疼痛管理

疼痛管理(とうつうかんり、Pain management)とは、急性の単純なものから慢性の難治性のものまで、様々な次元の痛みの緩和(疼痛緩和(pain relief)、鎮痛(analgesia)、疼痛制御(pain control))に関わる医学と医療の一側面である。ほとんどの医師やその他の医療従事者は、通常の診療の中で何らかの痛みのコントロールを行っているが、より複雑な痛みに対しては、痛みを専門とする診療科(ペインクリニック[注釈 1])の助けを借りることになる。
概要
疼痛管理においては、急性痛であれ慢性痛であれ、痛みを感じている人の苦痛を和らげ、生活の質を向上させるために、多くの場合、集学的治療を用いる[1]。一般的な痛みの緩和(鎮痛)は多くの場合、急性のものであるのに対し、慢性的な痛みの管理には多面的なアプローチが必要である。一般的な疼痛管理チームには、医師、薬剤師、臨床心理士、理学療法士、作業療法士、レクリエーション療法士[注釈 2]、医療助手(日本には該当資格無し)、看護師、歯科医師が含まれる[2]。さらにメンタルヘルス専門家やマッサージセラピストが加わる場合もある。痛みは、原因の外傷や疾患が治癒すれば、すぐに解消することもあり、鎮痛剤や時には抗不安剤などの薬剤を用いて、医師は治療を行う。しかし、慢性(長期)疼痛を効果的に管理するためには、疼痛管理チームの協調的な取り組みが必要となることが多い[3]。効果的な疼痛管理とは、必ずしもすべての痛みを根絶することを意味しない。むしろ、痛みを和らげたり、痛みを理解したり、痛みがあっても楽しく生活できるようにすることで、痛みがあっても十分なQOLを得られるようにすることを意味することが多い。
医学は、怪我や病気の治療を行い、治癒を促進させるものである。また、治療中、回復中、死期を迎えるまでの苦しみを和らげるために、痛みなどのつらい症状を治療する。医学の役割は、3つの状況下で苦痛を和らげることである。第一は、痛みを伴う怪我や病気が治療に抵抗し、持続している場合である。第二は、傷や病気が治った後も痛みが続く場合である。最後に、3つ目の状況は、医学が痛みの原因を特定できない場合である。慢性疼痛に対する治療法としては、鎮痛剤、抗うつ剤、抗けいれん剤などの薬物療法、インターベンショナル痛み治療、理学療法、運動療法、氷や熱を当てる方法、バイオフィードバックや認知行動療法などの心理療法などがある。
痛みの定義
看護職では、痛みの一般的な定義として、「患者が言うなら何でもいい、患者が言うならいつでも存在する」問題全般を挙げている[4]。
痛みの管理には、痛みの問題に関する患者とのコミュニケーションが含まれる[5]。痛みの問題を定義するために、医療従事者はおそらく次のような質問をするだろう[5]。
- 痛みはどの程度強いのか?
- 痛みはどのように感じるか?
- どこが痛むのか?
- 痛みを軽減させるものがあるとすれば、それは何であるか?
- 痛みが増すとしたら、どんなことであるか?
- 痛みはいつから始まったのか?
このような質問をした後、医療従事者は患者から痛みの説明を受けることになる[5]。そして、その痛みに対処するために疼痛管理を行う[5]。
副作用
疼痛管理には多くの種類がある。それぞれに利点、欠点、限界がある[5]。
疼痛管理における共通の課題は、医療従事者と痛みを感じている人の間のコミュニケーションである[5]。痛みを感じている人は、自分が何を感じ、それがどの程度強いのかを認識したり説明したりすることが難しい場合がある[5]。医療従事者と患者は、痛みが治療にどう反応するのかをお互いにコミュニケーションすることが困難な場合もある[5]。多くの種類の疼痛管理では、患者が必要以上に効果の低い治療を受けたり、他の困難や副作用を引き起こしたりする危険性がある[5]。痛みの治療法の中には、使いすぎると有害になるものもある[5]。患者と医療従事者にとっての疼痛管理の目標は、その限界を超えることなく痛みに対処するために必要な治療量を明らかにすることである[5]。
疼痛管理のもう一つの問題は、疼痛が異常を伝える身体の自然な方法であるということである[5]。疼痛は、時間と疼痛管理によって体が自然治癒することで解決することと思われている[5]。疼痛管理が当座の問題をカバーするために、患者が根底の問題に対する治療を必要としていることをあまり意識しないこともある[5]。
理学的アプローチ
理学療法・リハビリテーション
理学療法・リハビリテーション医学においては、温熱療法や電気療法などの様々な物理的方法に加え、運動療法や行動療法を行う[6]。これらの技術は、通常、学際的または集学的治療の一部であり、医薬品も含まれることがある。温泉療法は、慢性腰痛患者の痛みを軽減する上で肯定的な効果を示した。しかし、この方法を検討した研究は限られている[7]。慢性腰痛の患者にキネシオテープを用いると、痛みを軽減できることが複数の研究で示されている[8]。アメリカ疾病予防管理センターは、複数の怪我、病気、疾患において、痛みを軽減するためにオピオイドに代わるものとして、理学療法と運動療法が処方できることを推奨している[9]。これには、慢性腰痛、股関節や膝の変形性関節症、線維筋痛症などが含まれる[9]。運動単独、または他のリハビリテーション分野(心理学に基づくアプローチなど)との併用は、痛みの軽減にプラスの効果をもたらす[9]。運動によって、痛みの改善に加えて、幸福度や全般的な健康も改善されることがある[9]。
手技療法と関節授動は、慢性腰痛患者の痛みを軽減する安全な治療法である。手技療法は関節授動よりも効果は大きい[10]。
特に慢性腰痛では、脳が痛みを処理する方法についての教育と日常的な理学療法の介入を併用することで、障害や痛みを短期的に緩和することができるかもしれない[11]。
運動による介入

太極拳、ヨガ、ピラティスなどの身体活動への介入は、全身を意識することで心身の調和を促す。これらの実践は、呼吸法、瞑想、多種多様な動きを取り入れ、筋力、柔軟性、可動域を高めることで機能的に動作するように身体を訓練するものである[12]。身体活動や運動により、慢性疼痛(12週間以上続く痛み)[13]や生活の質全体が改善され、鎮痛薬の必要性は最小限で済むかもしれない[12]。より具体的には、歩行は慢性腰痛における疼痛管理を改善するのに効果があるとされている[14]。
経皮的末梢神経電気刺激(TENS)

経皮的末梢神経電気刺激(Transcutaneous electrical nerve stimulation: TENS)は、電気インパルスによって慢性的な痛みを調整しコントロールすることを目的とした、自分で操作できる携帯機器である[15]。多発性硬化症の疼痛管理に関するTENSの有効性を調査した研究はあるが、限られている。多発性硬化症は、神経軸索の脱髄と神経伝導の速度と効率の障害からなる慢性自己免疫性神経疾患である[15]。ある研究では、被験者は腰椎に電極を留置され、1日2回並びに痛みのエピソードを経験したときにいつでも電気刺激を受けた。この研究では、TENSが、症状が1肢に限局または限定されていると報告した多発性硬化症患者に対して有益であることがわかった[15]。結局のところ、TENSが多発性硬化症患者の疼痛管理に役立つかどうかについては、見解が分かれている[15]。
TENSは、腰痛に効果がないことが判明している。しかし、糖尿病性神経障害[16]だけでなく、他の病気にも効果がある可能性はある。
経頭蓋直流刺激法(tDCS)

経頭蓋直流電気刺激法(Transcranial direct current stimulation: tDCS)は、大脳皮質の特定領域の活動を調節することができる非侵襲的な脳刺激技術であり、大脳皮質領域の興奮性を調節するために、電極を通して弱い(最大2mA)直流電流を頭皮に流す[17]。tDCSは、痛み体験の身体面と感情面の識別に寄与することによって痛み評価における役割を果たしている可能性がある[17]。Zaghiら(2011)は、運動皮質をtDCSで刺激すると、痛くない刺激と痛い刺激の両方の知覚の閾値が上昇することを明らかにした[17]。痛みの治療に関連した電気刺激の機序を検討する研究はより必要だが、一説によれば、視床活動の変化は、運動皮質の刺激が痛みの感覚の減少に影響を与えることによるものであるとされている[17]。
多発性硬化症に関しては、ある研究では、毎日tDCSを行うと、偽の介入と比較して、個人の主観的な痛みの報告が減少することがわかった[15]。また、この研究では、各tDCSの前後1~3日間に同様の改善が見られた[15]。線維筋痛症は、脳の機能障害、筋骨格系の痛み、疲労、局所的な圧痛を経験する疾患である[18]。線維筋痛症の疼痛治療のためのtDCSを検討した研究では、疼痛減少の一次的なエビデンスが見いだされている[18]。特に、一次運動野への刺激は、対照群(例:偽刺激、背外側前頭前野への刺激)と比較して、有意により大きな疼痛改善をもたらすことが判明した[18]。しかし、この効果は治療終了後に弱まったが、治療終了後3週間は有意な疼痛改善が続いた[18]。
鍼
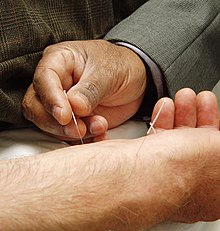
鍼治療は、痛みを和らげるため、あるいは治療目的で、身体の特定のポイントに針を刺し、操作するものである。2009年1月にブリティッシュ・メディカル・ジャーナル誌に掲載された、鍼による疼痛治療に関する最高レベルの質の研究13件の分析では、実鍼、偽鍼、鍼なしの痛みに対する効果の違いを定量化することはできなかった[19]。2019年のシステマティック・レビューでは、鍼療法は非特異的慢性腰痛患者に有効な治療であり、東南アジア諸国では広く行われているとの報告があった[20]。
光線療法
低出力レーザー療法(Low Level Laser Therapy: LLLT)などの光療法が腰痛の緩和に有効であるというエビデンスは、見いだされていない[21][22]。
音療法
聴覚鎮痛(Audioanalgesia)[訳語疑問点]と音楽療法は、いずれも聴覚刺激を用いて痛みやその他の苦痛を管理する例である。これらは一般的に、(1)単独で用いるには不十分であるが、(2)他の治療法の補助療法(adjuvant therapy)として有用であると考えられている。
インターベンショナル手技

典型的には、慢性背部痛に行われる痛みのコントロールのための画像下治療手技には、硬膜外ステロイド注射、椎間関節ブロック、コルドトミー、脊髄刺激装置留置、髄腔内薬物送達システム埋め込みが含まれる。
パルス高周波療法、神経変調療法、薬剤の直接注入、神経焼灼は、遷延性の侵害知覚の原因となる組織構造や器官・システム、または慢性疼痛の原因として関与している組織からの侵害受容器を標的として行われることがある[23][24][25][26][27]。高周波療法は椎間関節性腰痛患者の痛みを改善すると見られてきた。しかし、連続高周波はパルス高周波よりも痛みを管理するのに有効である[28]。
髄腔内ポンプとは、ごく少量の薬剤を髄液中に直接投与するために用いるものである。これは、無痛分娩や周術期鎮痛に用いる硬膜外麻酔に類似する。主な違いは、薬剤が硬膜外腔ではなく髄液(髄腔内)に投与されるのが一般的であることと、ポンプを完全に皮下に埋め込むことができることである[要出典医学]。
脊髄刺激装置は、電気インパルスを生成し、脊髄の背側表面付近に通電する体内埋め込み可能な医療機器であり、患者による痛みの知覚を変化させてパレステジア(「ピリピリする」感覚)を生じる[29]。
関節内オゾン療法
関節内オゾン療法は、変形性膝関節症患者の慢性疼痛を効率的に緩和することが確認されている[30]。
心理学的アプローチ
アクセプタンス&コミットメント・セラピー
アクセプタンス&コミットメント・セラピー(英: acceptance and commitment therapy、ACT)は、認知行動療法の一種で、症状の変化よりも行動の変化に焦点を当て、経験の構成を変えるのではなく、心理的経験の周囲のコンテキストを変えるように設計された方法を含み、経験的行動変化法を用いることを強調するものである[31]。ACTの中心的なプロセスは心理的柔軟性を中心に展開され、その結果、受容、気づき、体験との対話における現在志向の質、行動を維持または変更する能力、自分の価値観に導かれる能力などが含まれる[31]。ACTは、慢性疼痛を含む様々な健康問題や行動問題に関するエビデンスが蓄積されている[31]。ACTでは、受容と変化への並進の過程を取り入れることで患者に影響を与えており、治療の焦点をより柔軟にすることができる[31]。
最近の研究では、ACTを高齢者の慢性疼痛にうまく適用しているが、その理由の1つは、個人の価値観から方向づけられ、人生のどの段階にも高度にカスタマイズ可能であることにある[31]。ACTの治療モデルに沿って、高齢者の慢性疼痛にACTを適用した研究では、その過程の変数、痛みの受容、マインドフルネスの著しい増加も観察された[31]。さらに、これらの主要結果は、慢性疼痛の高齢者の治療後および3カ月後の追跡調査でACTベースの治療が身体障害、心理社会障害およびうつ病の病状を著しく改善するかもしれないということを示しているとした[31]。
認知行動療法

認知行動療法(Cognitive behavioral therapy: CBT)は、痛みのある患者が、痛みと思考、感情、行動との関係を理解するのを助けるものである。治療における主な目標は、役に立つ思考パターンを促すための認知(思考、推論、記憶)の再構築である[32]。これにより、定期的な運動や歩行などの健康的な活動が目標となる。また、睡眠パターンを改善し、様々な技法(例えば、リラクゼーション、腹式呼吸、さらにはバイオフィードバック)を用いて、痛みやその他のストレス要因に対するより良い対処法を身につけるために、ライフスタイルの変更を訓練する。
いくつかの研究では、慢性背部痛の管理における認知行動療法の有用性が実証されており、身体的および心理社会的障害の有意な改善が示された[33]。CBTは、線維筋痛症のような身体全体の痛みを持つ人の治療において標準的なケアよりも有意に効果的である。成人の慢性疼痛の管理におけるCBTの有用性に関する証拠は、一般に、質の疑わしい技法の拡散や臨床試験における報告の質の低さもあって、よく理解されていない[要出典]。個々の介入の重要な内容は分離されておらず、治療者の訓練や治療マニュアルの開発などの重要な文脈的要素も決定されていない。得られたデータの性質が大きく異なるため、この分野での有用なシステマティック・レビューやメタアナリシスは非常に困難である[34]。
ランダム化比較試験のシステマティックレビューで、成人の慢性疼痛(頭痛を除く)の管理に対する心理療法の臨床的有効性が評価された。行動療法がこの種の痛みの軽減に有効であるという証拠はないが、行動療法は治療直後の人の気分を改善するのに有用かもしれない。この改善幅は小さく、期間は短い[35]。CBTは、治療直後の疼痛に対して、短期的にわずかなプラスの効果をもたらす可能性がある。CBTはまた、成人の慢性疼痛に関連する可能性のある障害や潜在的な痛みの破局的思考を軽減する効果も少しはあるであろう。これらの効果も、治療後あまり長くは続かないようである[35]。CBTによって、慢性疼痛を有する成人の気分は改善するかもしれず、これはより長い期間維持される可能性がある[35]。
小児および青年については、慢性および繰り返す疼痛の管理に対する心理療法の有効性を評価したランダム化比較試験のレビューによると、18歳未満の人が頭痛になった場合、心理療法は疼痛の軽減に有効であることがわかった。この有益な効果は、治療後少なくとも3ヵ月間維持される可能性がある[36]。心理療法は、頭痛に関係ない痛みを持つ児童または青年についても疼痛コントロールを改善する可能性がある。心理療法が子供や青年の、慢性疼痛に関連した気分や、障害の可能性を改善するかどうかはわかっていない[37]。
催眠術

2007年に行われた13の研究のレビューでは、いくつかの疾患における痛みの軽減に催眠が有効であることを示すエビデンスが見つかった。しかし、これらの研究は、研究規模が小さく、群間差の検出力に問題があり、プラセボや期待値の信頼できる対照がないなど、いくつかの制約があった。著者らは、「今回の結果は、慢性疼痛の治療において催眠は一般的に適用できるということを支持するものであるが、異なる慢性疼痛の状態に対する催眠の効果を完全に決定するためには、相当に多くの研究が必要である」[38](p283)と結論付けた。
催眠は、子供や青少年におけるいくつかの苦痛な医療処置の痛みを軽減した[39]。他の患者グループを対象とした臨床試験では、無治療や他のいくつかの非催眠介入と比較して、痛みを有意に軽減した[40]。慢性疼痛に対する自己催眠の効果は、漸進的筋弛緩法の効果とほぼ同等であった[41]。
鎮痛剤と催眠療法の併用は、ほとんどの人の慢性疼痛を緩和することが確認されており、薬物療法に代わる安全で効果的な方法であると思われる。しかし、慢性疼痛患者全体に一般化するには、質の高い臨床データが必要である[42]。
マインドフルネス瞑想
マインドフルネスの概念を中心とした技法を用いた研究の2013年のメタ・アナリシスでは、「マインドフルネスに基づく介入は、慢性疼痛患者の痛みの強さを減少させる」と結論づけられた[43]。2019年のマインドフルネスに基づく短期介入に関する研究のレビューでは、マインドフルネスに基づく短期介入は第一選択治療として推奨されず、慢性疼痛または急性疼痛の管理に対する有効性を確認できなかったと結論づけられた[44]。
マインドフルネスに基づく疼痛管理
マインドフルネスに基づく疼痛管理(Mindfulness-based pain management)(MBPM)は、慢性的な痛みや病気とともに生きる人々に活用可能なマインドフルネスに基づく介入である[45][46]。マインドフルネスストレス低減法とマインドフルネス認知療法の中核概念と実践を採用し、「慈」(仏教用語)の実践に独特の強調があり、仏教内の本来の倫理的枠組みからマインドフルネスの教えを取り除いてしまう懸念に対して敏感と見られてきた[45][47]。MBPMはヴィディヤマラ・バーチによって開発され、Breathworks(国際的なマインドフルネス団体)のプログラムを通じて提供されている[45][46]。MBPMはその有効性を示す様々な臨床研究の対象になっている[48][49][50][51][52][53][54][45]。
薬物療法
世界保健機関(WHO)は、医薬品による痛みの緩和を管理するためにWHO三段階除痛ラダーを推奨している。これは、癌性疼痛に用いるために最初に記述されたものである。しかし、医療関係者があらゆる種類の痛みを管理する際の一般的な原則として使用することが可能である[55][56]。慢性疼痛の治療では、3段階のWHO除痛ラダーが適切な薬剤を選択するためのガイドラインとなる。推奨される正確な薬は国や個々の医療機関によって異なるが、以下は薬による慢性疼痛治療に対するWHO式アプローチの一例である。もし、治療によって十分な痛みの緩和が得られない場合は、医師と患者は次のステップに進む。
| 一般的な痛みの種類と代表的な薬剤管理 | ||
|---|---|---|
| 痛みの種類 | 一般的な初回処方 | 備考 |
| 頭痛 | アセトアミノフェン、NSAIDs[57] | 頭痛がひどく、持続的で、発熱、嘔吐、言語や平衡感覚の障害を伴う場合は、医師の診察を受けた方が良い[57]。自己投薬は2週間以内にすること[57]。 |
| 片頭痛 | アセトアミノフェン、NSAIDs[57] | トリプタンは、他の薬が効かないとき、あるいは片頭痛の頻度が高いときやひどいときに用いる[57]。 |
| 生理痛(月経困難症) | NSAIDs[57] | 一部のNSAIDsは生理痛のために販売されているが、どのNSAIDsでも効果があるだろう[57]。 |
| 痣、擦過傷、捻挫などの軽度の外傷 | アセトアミノフェン、NSAIDs[57] | オピオイドは推奨されない[57]。 |
| 創傷、熱傷、骨折、重度の捻挫などの重度の外傷 | オピオイド[57] | オピオイド治療を必要とする痛みが2週間以上続くのは異常[57]。 |
| 肉離れ | NSAIDs[57]、芍薬甘草湯[58] | 炎症が関与している場合、NSAIDsの方がよく効く場合がある。短期間の使用に限る[57]。 |
| 手術後の軽い痛み | アセトアミノフェン、NSAIDs[57] | オピオイドはほとんど必要ない[57]。 |
| 手術後の激しい痛み | オピオイド[57] | 痛みが激しい場合は、オピオイドの組み合わせが処方されることがある[57]。 |
| 筋肉痛 | アセトアミノフェン、NSAIDs[57] | 炎症が関与している場合は、NSAIDsの方が効果がある場合がある[57]。 |
| 歯痛又は歯科治療の痛み | アセトアミノフェン、NSAIDs[57] | これは短期間の使用にとどめ、激しい痛みにはオピオイドが必要な場合もある[57]。 |
| 尿路結石 | アセトアミノフェン、NSAIDs、オピオイド[57] | 痛みが強い場合は通常オピオイドが必要[57]。 |
| 胸やけ又は胃食道逆流症 | 制酸薬、ヒスタミンH2受容体拮抗薬、プロトンポンプ阻害薬[57]。 | 1週間以上続く胸焼けは医師の診察が必要。アスピリンやNSAIDsは避けるべき[57]。 |
| 慢性背部痛 | アセトアミノフェン、NSAIDs[57] | 他の薬で痛みが抑えられず、痛みが持続する場合は、オピオイドが必要な場合がある[57]。 |
| 変形性関節症 | アセトアミノフェン、NSAIDs[57] | 痛みが続く場合は、医師の診察が推奨される[57]。 |
| 線維筋痛症 | 抗うつ薬、抗けいれん薬[57] | オピオイドは線維筋痛症の治療に有効でないことを示唆するエビデンスがある[57]。 |
軽い痛み
アセトアミノフェン(アセトアミノフェン)や、イブプロフェンなどの非ステロイド性抗炎症薬(NSAID)は、軽い痛みを和らげる[59]。
軽度から中等度の痛み
NSAIDやアセトアミノフェンは、トラマドールなどの弱オピオイドと組み合わせた合剤は、別々に用いるよりも大きな鎮痛効果をもたらすことがある。オピオイドとアセトアミノフェンの組み合わせは、PercocetTM、VicodinTM、NorcoTMのように頻繁に用いられている(日本ではこれらの製剤は2023年現在未販売)。
中等度から重度の痛み
中等度から重度の痛みを治療する場合、その痛みの種類、急性か慢性かを考慮する必要がある。痛みの種類によって、処方される薬も異なる。ある薬は急性痛に、ある薬は慢性痛によく効き、またある薬は両方に同じように効くことがある。急性期の痛み止めは、外傷による痛みや術後の痛みなど、急激な痛みの発生に対応するものである。慢性疼痛治療薬は、長く続く継続的な痛みを緩和するための薬である。
モルヒネは、すべてのオピオイドの比較対象となるゴールドスタンダードである。モルヒネの半合成誘導体であるヒドロモルフォン、オキシモルフォン、ニコモルヒネ、ヒドロモルフィノールなどは、作用時間、副作用の特性、用量ミリグラムあたりの効力など、さまざまな点で異なる。フェンタニルは、ヒスタミンの放出が少ないため、副作用が少ないという利点がある。また、経皮吸収パッチによる投与が可能で、慢性疼痛管理に便利である。髄腔内パッチ(2023年現在日本では未承認)と注射用フェンタニル製剤に加えて、FDA(米国食品医薬品局)は、がん性疼痛の突出痛(急激な痛みの増悪)に対する様々な即時放出型フェンタニル製剤(Actiq/OTFC/Fentora/Onsolis/Subsys/Lazanda/アブストラル)を承認している(2023年現在、日本ではアブストラルのみ承認)。オキシコドンは、重度の慢性疼痛の緩和にアメリカ大陸とヨーロッパ全域で用いられている。その主な徐放性製剤は、オキシコンチンTMとして知られている。オキシコンチンを含む短時間作用型の錠剤、カプセル、シロップ、アンプルがあり、急性の難治性疼痛や突出痛に適している。ジアモルフィン(ヘロインTMの一般名)、メサドンは使用頻度が低い[要出典]。複数の臨床研究では、経皮吸収型ブプレノルフィンが慢性疼痛の軽減に有効であることが示されている[60]。北米ではメペリジンとして知られるペチジンは、その作用が弱く、作用時間が短く、反復使用による毒性のため疼痛管理には推奨されない[誰によって?][要出典]。ペンタゾシン、デキストロモラミド、ジピパノンも、薬理学的および誤用関連の理由から、他の鎮痛薬が耐えられないか不適切な急性痛を除き、新規患者には推奨されない。国によっては、ピリトラミドやケトベミドンのような強力な合成薬が重度の疼痛に用いられている。タペンタドールは、2008年にFDAに認可された、臨床使用可能なオピオイドの中では新しい薬剤である[61](p143)。
中等度の痛みには、トラマドール、コデイン、ジヒドロコデイン、ヒドロコドンが用いられ、ニココデイン、エチルモルフィン、プロポキシフェンやデキストロプロポキシフェン(あまり使われない)もある。
特定の種類の痛みにオピオイドを用いる際の補助薬として、他の種類の薬物が用いられる。アミトリプチリンは、腕、脚、首、腰の慢性的な筋肉痛に対して、オピオイドと一緒に、あるいはオピオイドを使わずに、NSAIDsと一緒に処方されることがある。
オピオイドは慢性疼痛の管理に用いられることが多いが、高用量投与はオピオイド過剰摂取のリスク増大と関連している[62]。
オピオイド

2009年、アメリカ食品医薬品局(FDA)はこのように声明をだしている:「アメリカ国立衛生研究所によると、適切に管理されたオピオイド鎮痛化合物の医療用使用(処方通りに服用)は安全で、痛みを効果的に管理でき、中毒を引き起こすことはほとんどないことが複数の研究で示されている」[64]。しかし、2013年にFDAは、「これらの製品の乱用と誤用による公衆衛生上の問題は深刻であり拡大している」と声明を発した[65]。
オピオイド薬は、薬の特性および徐放性薬物として製剤化されているかどうかに応じて、短時間、中間または長時間作用性鎮痛をもたらすことができる。オピオイド薬は、経口、筋肉内注射、鼻粘膜または口腔粘膜経由、直腸、経皮、静脈内、硬膜外腔および髄腔内に投与することができる。オピオイドに反応する慢性疼痛状態では、突出痛や痛みの増悪に対して、短時間作用型薬剤(オキシコドン、モルヒネ、ヒドロモルフォン)と共に長時間作用型薬剤または徐放剤(オキシコンチンTM、MSコンチンTM、オパナERTM、エクサルゴTM、メサドン)を組み合わせて処方することが多い。
医療機関以外で患者が用いるオピオイド治療のほとんどは経口薬(錠剤、カプセル、液体)であるが、坐薬や皮膚パッチが処方されることもある。オピオイドの注射が慢性疼痛の患者に必要になることはほとんどない。
オピオイドは強力な鎮痛剤であるが、痛みの原因が急性か慢性かにかかわらず、完全な鎮痛は得られない。オピオイドは、慢性悪性疼痛に有効な鎮痛薬であり、非悪性疼痛の管理にもかなり有効である[66]。しかし、特に投与開始時や変更時に、関連する副作用がある。オピオイドを長期間用いると、薬物耐性、薬物依存、横流し、嗜癖が生じることがある[67][68]。
慢性疼痛に対するオピオイドの処方に関する臨床ガイドラインが、American Pain Society(アメリカ疼痛学会)とAmerican Academy of Pain Medicine(米国疼痛医学アカデミー)から公表されている。これらのガイドラインには、患者の薬物乱用、誤用、嗜癖のリスクを評価することの重要性が含まれている。オピオイドの誤用リスクが高い要因としては、薬物使用障害の既往、若年、大うつ病、向精神薬の使用が挙げられる[69]。オピオイドを処方する医師は、この治療と患者が受けているあらゆる心理療法的介入を統合すべきである。また、ガイドラインでは、痛みだけでなく、機能レベルや治療目標の達成度をモニターすることも推奨している。処方する医師は、患者が痛みの軽減を報告しても、それに伴う機能の改善や設定された目標の達成の進展がない場合、乱用を疑うべきである[70]。
以下は長時間作用型製剤を有する一般的に用いられるオピオイド鎮痛薬である。括弧内は徐放性製剤の一般的な商品名である。
- オキシコドン(オキシコンチン)
- ヒドロモルフォン(Exalgo、HydromorphContin)
- Morphine(M-Eslon、MSコンチン)
- オキシモルフォン(OpanaER)
- フェンタニル経皮剤(Duragesic)
- ブプレノルフィン*経皮剤(Butrans)
- トラマドール(UltramER)
- タペンタドール(NucyntaER)
- メサドン*(Metadol、Methadose)
- ヒドロコドン酒石酸塩(HysinglaER)、ヒドロコドン重炭酸塩(ZohydroER)
*メサドンとブプレノルフィンは、それぞれオピオイド使用障害の治療薬として、また鎮痛薬として用いられている。

非ステロイド性抗炎症薬
鎮痛剤のもう一つの主要なグループは、非ステロイド性抗炎症薬(NSAID)である。これらは、炎症性疼痛の原因となるプロスタグランジンの放出を抑制することで効果を発揮する。アセトアミノフェン(別名パラセタモール)は、必ずしもこのクラスの薬に含まれるわけではない。しかし、アセトアミノフェンは単剤で、あるいは他の鎮痛剤(NSAIDsとオピオイドの両方)と組み合わせて投与されることがある。ケトプロフェンやピロキシカムなどの代替処方されるNSAIDsは、慢性疼痛疾患における有用性は限定的であり、長期的に用いると重大な有害作用を伴う。選択的COX-2阻害薬として指定されている選択的NSAIDsの使用は、重大な心血管および脳血管のリスクがあるため、その使用には制限がある[71][72]。一般的なNSAIDsにはアスピリン、イブプロフェン、ナプロキセンなどがある。パレコキシブ(選択的COX-2阻害剤)など、さまざまな外科手術後の有効性が証明されているNSAIDsがある。非オピオイド鎮痛薬を広く用いることで、オピオイドによる副作用を軽減することができる[73]。

抗うつ薬、抗てんかん薬
一部の抗うつ薬や抗てんかん薬は、慢性疼痛管理に用いられ、主に中枢神経系の疼痛経路内で作用するが、末梢機序も関与しているとされる。一般的には、神経系の損傷によって生じる脳障害の治療に用いられる。神経障害(ニューロパチー)は、慢性的な高血糖が原因であることもある(糖尿病性神経障害)。これらの薬は、帯状疱疹などのウイルスによる痛み、幻肢痛、脳卒中後の痛みも軽減する[74]。これらの機序は様々で、一般的には神経障害性疼痛だけでなく複合性局所疼痛症候群にも効果がある[75]。一般的な抗てんかん薬としてはガバペンチン、抗うつ薬の例としてはアミトリプチリンである。

カンナビノイド
医療大麻の痛みを軽減する効果に関するエビデンスは、一般的に決定的なものである。1999年の全米医学アカデミーの報告書では、「動物およびヒトの研究から得られた採用可能なエビデンスは、カンナビノイドが実質的な鎮痛効果を持ち得ることを示している」と詳述されている[76]。Fundamental & Clinical Pharmacology誌に掲載された2013年のレビュー研究では、急性疼痛のモデルではカンナビノイドがオピオイドと同等の効果を示し、慢性疼痛のモデルではさらに高い効果を示すことを示す様々な研究が引用されている[77]。鎮痛効果をもたらすのは主にカンナビジオール系統とは反対に医療大麻のテトラヒドロカンナビノール系統であると言える。
ケタミン
低用量ケタミンは、病院の救急外来で急性疼痛の治療にオピオイドの代替として用いることもある[78][79](2023年現在、日本では適応外)。ケタミンはおそらく、オピオイドよりも痛みを軽減し、吐き気や嘔吐も少なくて済む[80]。
他の鎮痛剤
このほか、従来の鎮痛薬を増強したり、特定の状況下で鎮痛作用を発揮したりする薬剤を鎮痛補助薬と呼ぶ[81]。抗けいれん薬であるガバペンチンは、神経障害性疼痛自体を軽減し、オピオイド作用も増強する[82]。オルフェナドリンやシクロベンザプリンなどの抗コリン作用を持つ薬剤は、神経障害性疼痛に対してオピオイドと併用して投与されている。オルフェナドリンやシクロベンザプリンは筋弛緩作用も持ち、痛みを伴う筋骨格系の疾患に用いられる。また、α2受容体作動薬であるクロニジンも、鎮痛補助薬として用いられている[81]。2021年、研究者は、新しいタイプの疼痛治療法、すなわちNav1.7遺伝子発現を抑制するCRISPR-dCas9エピゲノム編集について述べ、3種の慢性疼痛モデルマウスで治療可能であるとした[83][84]。
自己管理
慢性疼痛の自己管理は、慢性疼痛の様々な側面を管理する個人の能力として説明されている[85]。自己管理には、自己効力感の構築、自身の症状の経過観察、目標設定、行動計画などがある。また、患者と医師などによる共同意思決定なども含まれる[85]。自己管理の利点は、用いる自己管理技法によって異なる。慢性的な筋骨格系の痛みの管理においては、わずかな利益しかない[86]。幾つかの研究により、痛みの自己管理には、さまざまなアプローチを用いることができることが示されている。これらのアプローチは、ヨガ、鍼、運動、その他のリラクゼーション技術などの様々な治療法からなることがある。また、患者は、さまざまなミネラル、ビタミン、ハーブを摂取することで、より自然なアプローチをとることができる。しかし、地方に住む患者とそうでない患者では、さまざまな自己管理アプローチを利用しやすいかどうかに違いがあることが、研究によって明らかにされている。これらの地域の医師は、痛みの管理について経験が少ないため、これらの地方都市でより多くの痛み止めを容易に処方している可能性がある。簡単に言えば、地方の患者にとっては、疼痛管理に費やすことのできる金額よりも高い費用がかかる自然なアプローチではなく、保険で支払われる処方箋を入手する方が簡単であることもある。自己管理は、より高価な選択肢である可能性がある[87]。
社会と文化
ギリシャとトルコで行われている痛みの医学的治療はアルゴロジー(英: algology、ギリシャ語のάλγος、Algos、苦痛の擬人化[注釈 3]を語源とする)と呼ばれている。ギリシャのアルゴロジー学会[88]とトルコのアルゴロジー=疼痛学会[89]は、International Association for the Study of Pain(IASP、国際疼痛学会)に加盟する関連地域団体である[90]。
過小治療
痛みの過少治療とは、痛みがある人に治療の適応があるにもかかわらず、疼痛管理療法を行わないことである。
エビデンスに基づく医療におけるコンセンサスや専門医団体の勧告は、医療従事者が提供すべき痛みの治療を決定するためのガイドラインを定めている[91]。様々な社会的理由により、痛みを抱える人が痛みの治療を求めなかったり、受けることができなかったりする場合がある[91]。医療従事者が、権威者が推奨する治療を提供しない場合もある[91]。ジェンダーバイアスに関するいくつかの研究では、痛みの認識に関して、女性の痛みはしばしば見落とされていると結論付けられている。彼女たちが強い痛みを感じているように見えるかどうかは、観察者にとっては違いがない。女性被験者は、実際よりも痛みが少ないと認識されたのである。一方、男性被験者は、痛みのレベルが必ずしも治療を必要としないことを自己申告しているにもかかわらず、痛み止めを提供された。性別によるバイアスは存在する。処方者は、男性か女性かに基づいて、個人に対して過剰または過小に治療を処方していることが確認されている[92]。痛みの治療が不十分である理由は、他にもある。人種は、性別と同様に要因の一つである。処方者が患者を治療する場合、人種間の格差が現実的な要因となっている。ある研究により、非白人が痛みを感じることが、痛みの治療に影響を与えることが明らかになった。アフリカ系アメリカ人のコミュニティは、自分たちを治療してくれる医療コミュニティを信頼することに関して、非常に苦しんでいることが示されている。薬を処方してもらうことはできても、その痛みを小さく評価されるために、薬の量が少なくなってしまうことがよくある。黒人のコミュニティは、彼らが申告しているほど痛みを感じていないと医師が考えることで、傷つけられている可能性があるのである。また、自己申告の痛みの程度にもかかわらず、医師が患者を適切に治療しないという選択をすることもある。人種間の格差は、疼痛管理の世界では間違いなく現実の問題である[93]。
小児
急性痛は、けがや病気、必要な医療行為の結果として、青少年によくみられる[94]。 慢性痛は、青少年の約15~25%にみられる。鎌状赤血球貧血、嚢胞性線維症、関節リウマチなどの基礎疾患によって引き起こされることがある。がんや、片頭痛、線維筋痛症、複合性局所疼痛などの機能障害も、小児の慢性疼痛を引き起こす可能性がある[95]。

小児の痛みの評価は、発達レベル、認知能力、過去の痛みの経験などの制限により、しばしば困難なものとなる。医師は、小児の生理的、行動学的手がかりを観察して、評価を行う必要がある。可能であれば、自己申告が最も正確な痛みの測定法である。自己報告型の痛みの尺度は、Oucher Scaleのような他の子どもの顔の写真に自分の痛みの強さを合わせたり、異なる痛みのレベルを示す顔の模型を指差したり、体の輪郭にある痛みの場所を指差したりするものが含まれる[96]。年長児や青年向けの質問票には、Varni-Thompson小児疼痛質問票や小児用包括的疼痛質問票がある。これらは、慢性的または持続的な痛みを持つ人によく利用される[96]。
青少年の急性または慢性の疼痛症状の治療には、アセトアミノフェン、非ステロイド性抗炎症剤、オピオイド鎮痛剤がよく用いられる。しかし、どのような薬を投与する場合でも、事前に小児科医に相談する必要がある[96]。
保護者は、青少年に対して非薬理学的治療を行うことがあるが、それは薬理学的治療と比較してリスクが少なく、費用対効果が高いからである。非薬理学的介入は、年齢や発達の要因によって異なる。乳児の痛みを和らげるための身体的介入には、おくるみで巻く、揺さぶる、ショ糖つきおしゃぶりなどがある。青少年に対する身体的介入には、温熱又は冷却、マッサージ、鍼治療[97]がある。認知行動療法(CBT)は、思考と感情の関係を変えることによって、痛みを持つ学齢期の小児および青年の感情的苦痛を軽減し、日常機能を改善することを目的としている。さらにこの療法は、適応的なコーピングを教えるものである。認知行動療法の統合的な介入には、リラクゼーションテクニック、マインドフルネス、バイオフィードバック、アクセプタンス(慢性疼痛の場合)などがある[98]。多くのセラピストが、保護者向けのセッションを開き、効果的な管理戦略を提供している[95]。
関連職種
疼痛管理の専門家は、医学のあらゆる分野から構成される。医師に加え、薬剤師、理学療法士、臨床心理士、作業療法士などの意見を取り入れることで、疼痛管理チームには多くの利点がある。学際的なチームが一緒になって、患者に適したケアのパッケージを作ることができるのである。
米国における疼痛医療関連の専門医制度
痛みに関わる医師は、麻酔科医、神経科医、リハビリテーション科医、救急医、精神科医など、American Board of Medical Specialties(ABMS、米国専門医機構)認証専門医プログラム(フェローシップ)の訓練を受けた医師であることが多い。また、緩和ケア医も疼痛管理の専門家である。American Society of Interventional Pain Physicians(米国インターベンショナル痛み治療学会)、American Board of Anesthesiology(米国麻酔科専門医機構)、American Osteopathic Board of Anesthesiology(米国オステオパシー麻酔科専門医機構)(American Osteopathic Association Bureau of Osteopathic Specialists(AOABOS、米国オステオパシー協会オステオパシー専門医局)が認定)、American Board of Physical Medicine and Rehabilitation(米国理学療法・リハビリテーション医学専門医機構)、American Board of Emergency Medicine(米国救急専門医機構)、American Board of Psychiatry and Neurology(米国精神化学・神経科学専門医機構)はそれぞれ、専門医トレーニング後に疼痛管理のサブスペシャリティを認定している[99]。専門医トレーニングは、American Board of Medical Specialties(ABMS、米国専門医機構)またはAmerican Osteopathic Association Bureau of Osteopathic Specialists(AOABOS、アメリカオステオパシー協会オステオパシー専門局)により認定される。疼痛医学の分野が急速に発展するにつれて、多くの医師がこの分野に参入し、中には米国専門医機構認定を受けていない者もいる[100]。
脚注
注釈
出典
- ^ Chronic pain management: the essentials. U.K.: Greenwich Medical Media. (1997). p. 10. ISBN 978-1-900151-85-6
- ^ Pain management: an interdisciplinary approach. Churchill Livingstone. (2000). ISBN 978-0-443-05683-3. "Pain management: an interdisciplinary approach."
- ^ “The classification of pain”. Pain management: A practical guide for clinicians. CRC Press. (2002). p. 29. ISBN 978-0-8493-0926-7
- ^ Pain: clinical manual. St. Louis: Mosby. (1999). ISBN 0-8151-5609-X
- ^ a b c d e f g h i j k l m n “Pain Relief: What You Need to Know”. Consumer Reports (April 28, 2016). 2023年5月5日時点のオリジナルよりアーカイブ。26 May 2016閲覧。
- ^ “Chronic pain in rehabilitation medicine”. Disability and Rehabilitation 28 (6): 363–367. (March 2006). doi:10.1080/09638280500287437. PMID 16492632.
- ^ “Effectiveness of spa therapy for patients with chronic low back pain: An updated systematic review and meta-analysis”. Medicine 98 (37): e17092. (September 2019). doi:10.1097/MD.0000000000017092. PMC 6750337. PMID 31517832.
- ^ “Effects of kinesiotape on pain and disability in individuals with chronic low back pain: a systematic review and meta-analysis of randomized controlled trials”. Clinical Rehabilitation 33 (4): 596–606. (April 2019). doi:10.1177/0269215518817804. PMID 30526011.
- ^ a b c d “CDC Guideline for Prescribing Opioids for Chronic Pain - United States, 2016” (英語). MMWR. Recommendations and Reports 65 (1): 1–49. (March 2016). doi:10.15585/mmwr.rr6501e1. PMID 26987082.
- ^ “Manipulation and mobilization for treating chronic low back pain: a systematic review and meta-analysis”. The Spine Journal 18 (5): 866–879. (May 2018). doi:10.1016/j.spinee.2018.01.013. PMC 6020029. PMID 29371112.
- ^ “A systematic review and meta-analysis of pain neuroscience education for chronic low back pain: Short-and long-term outcomes of pain and disability”. European Journal of Pain 23 (2): 234–249. (February 2019). doi:10.1002/ejp.1314. PMID 30178503.
- ^ a b “Physical activity and exercise for chronic pain in adults: an overview of Cochrane Reviews”. The Cochrane Database of Systematic Reviews 4 (2): CD011279. (April 2017). doi:10.1002/14651858.CD011279.pub3. PMC 5461882. PMID 28436583.
- ^ “Chronic Pain: Symptoms, Diagnosis, & Treatment”. NIH MedlinePlus the Magazine. 2019年3月12日閲覧。
- ^ “The effectiveness of walking versus exercise on pain and function in chronic low back pain: a systematic review and meta-analysis of randomized trials”. Disability and Rehabilitation 41 (6): 622–632. (March 2019). doi:10.1080/09638288.2017.1410730. PMID 29207885.
- ^ a b c d e f “Pain Management in Multiple Sclerosis: a Review of Available Treatment Options”. Current Treatment Options in Neurology 21 (12): 62. (November 2019). doi:10.1007/s11940-019-0601-2. PMID 31773455.
- ^ “Assessment: efficacy of transcutaneous electric nerve stimulation in the treatment of pain in neurologic disorders (an evidence-based review): report of the Therapeutics and Technology Assessment Subcommittee of the American Academy of Neurology”. Neurology 74 (2): 173–176. (January 2010). doi:10.1212/WNL.0b013e3181c918fc. PMID 20042705.
- ^ a b c d Zaghi, Soroush; Thiele, Bruna; Pimentel, Daniel; Pimentel, Thais; Fregni, Felipe (2011). “Assessment and treatment of pain with non-invasive cortical stimulation”. Restorative Neurology and Neuroscience 29 (6): 439–451. doi:10.3233/RNN-2011-0615. ISSN 1878-3627. PMID 22124038.
- ^ a b c d “A randomized, sham-controlled, proof of principle study of transcranial direct current stimulation for the treatment of pain in fibromyalgia”. Arthritis and Rheumatism 54 (12): 3988–3998. (December 2006). doi:10.1002/art.22195. PMID 17133529.
- ^ “Acupuncture treatment for pain: systematic review of randomised clinical trials with acupuncture, placebo acupuncture, and no acupuncture groups”. BMJ 338: a3115. (January 2009). doi:10.1136/bmj.a3115. PMC 2769056. PMID 19174438.
- ^ “Acupoint injection for nonspecific chronic low back pain: A protocol of systematic review”. Medicine 98 (29): e16478. (July 2019). doi:10.1097/MD.0000000000016478. PMC 6709064. PMID 31335709.
- ^ “Nonpharmacologic therapies for acute and chronic low back pain: a review of the evidence for an American Pain Society/American College of Physicians clinical practice guideline”. Annals of Internal Medicine 147 (7): 492–504. (October 2007). doi:10.7326/0003-4819-147-7-200710020-00007. PMID 17909210.
- ^ “Low level laser therapy for nonspecific low-back pain”. The Cochrane Database of Systematic Reviews 2011 (2): CD005107. (April 2008). doi:10.1002/14651858.CD005107.pub4. PMC 9044120. PMID 18425909.
- ^ “Neural modulation by blocks and infusions”. Pain Practice 6 (1): 34–38. (March 2006). doi:10.1111/j.1533-2500.2006.00056.x. PMID 17309707.
- ^ “Spinal cord stimulation in chronic pain management”. Neurosurgery Clinics of North America 15 (3): 297–306. (July 2004). doi:10.1016/j.nec.2004.02.012. PMID 15246338.
- ^ “Motor cortex stimulation for long-term relief of chronic neuropathic pain: a 10 year experience”. Pain 121 (1–2): 43–52. (March 2006). doi:10.1016/j.pain.2005.12.006. PMID 16480828.
- ^ “Interventional techniques: evidence-based practice guidelines in the management of chronic spinal pain” (PDF). Pain Physician 10 (1): 7–111. (January 2007). PMID 17256025. オリジナルの2012-09-12時点におけるアーカイブ。.
- ^ “Ablative procedures for chronic pain”. Neurosurgery Clinics of North America 15 (3): 335–342. (July 2004). doi:10.1016/j.nec.2004.02.009. PMID 15246341.
- ^ “Pulsed Radiofrequency Versus Continuous Radiofrequency for Facet Joint Low Back Pain: A Systematic Review”. World Neurosurgery 122: 390–396. (February 2019). doi:10.1016/j.wneu.2018.10.191. PMID 30404055.
- ^ Sinclair, Chantelle; Verrills, Paul; Barnard, Adele (2016-07-01). “A review of spinal cord stimulation systems for chronic pain”. Journal of Pain Research 9: 481–492. doi:10.2147/jpr.s108884. PMC 4938148. PMID 27445503.
- ^ “Intra-articular ozone therapy efficiently attenuates pain in knee osteoarthritic subjects: A systematic review and meta-analysis”. Complementary Therapies in Medicine 42: 240–247. (February 2019). doi:10.1016/j.ctim.2018.11.023. PMID 30670248.
- ^ a b c d e f g “Treatment for chronic pain for adults in the seventh and eighth decades of life: a preliminary study of Acceptance and Commitment Therapy (ACT)”. Pain Medicine 13 (7): 860–867. (July 2012). doi:10.1111/j.1526-4637.2012.01407.x. PMID 22680627.
- ^ “What Is Cognitive Behavioral Therapy?” (英語). American Psychological Association (APA) 2020年7月14日閲覧。
- ^ “Comparison of operant behavioral and cognitive-behavioral group treatment for chronic low back pain”. Journal of Consulting and Clinical Psychology 56 (2): 261–266. (April 1988). doi:10.1037/0022-006x.56.2.261. PMID 2967314.
- ^ “Can 'ehealth' technology deliver on its promise of pain management for all?”. Pain 152 (8): 1701–1702. (August 2011). doi:10.1016/j.pain.2011.05.004. PMID 21612868.
- ^ a b c “Psychological therapies for the management of chronic pain (excluding headache) in adults”. The Cochrane Database of Systematic Reviews 8 (5): CD007407. (August 2020). doi:10.1002/14651858.CD007407.pub4. PMC 7437545. PMID 32794606.
- ^ “Psychological therapies (remotely delivered) for the management of chronic and recurrent pain in children and adolescents”. The Cochrane Database of Systematic Reviews 4: CD011118. (April 2019). doi:10.1002/14651858.cd011118.pub3. PMC 6445568. PMID 30939227.
- ^ “Psychological therapies for the management of chronic and recurrent pain in children and adolescents”. The Cochrane Database of Systematic Reviews 9: CD003968. (September 2018). doi:10.1002/14651858.CD003968.pub5. PMC 6257251. PMID 30270423.
- ^ “Hypnotherapy for the management of chronic pain”. The International Journal of Clinical and Experimental Hypnosis 55 (3): 275–287. (July 2007). doi:10.1080/00207140701338621. PMC 2752362. PMID 17558718.
- ^ “The effectiveness of hypnosis for reducing procedure-related pain in children and adolescents: a comprehensive methodological review”. Journal of Behavioral Medicine 32 (4): 328–339. (August 2009). doi:10.1007/s10865-009-9207-6. PMID 19255840.
- ^ American Psychological Association (2 July 2004). “Hypnosis for the relief and control of pain”. American Psychological Association. 29 April 2013閲覧。
- ^ “Hypnotic treatment of chronic pain”. Journal of Behavioral Medicine 29 (1): 95–124. (February 2006). doi:10.1007/s10865-005-9031-6. PMID 16404678.
- ^ “The effectiveness of hypnosis for pain relief: A systematic review and meta-analysis of 85 controlled experimental trials”. Neuroscience and Biobehavioral Reviews 99: 298–310. (April 2019). doi:10.1016/j.neubiorev.2019.02.013. PMID 30790634.
- ^ “Do mindfulness-based interventions reduce pain intensity? A critical review of the literature”. Pain Medicine 14 (2): 230–242. (February 2013). doi:10.1111/pme.12006. PMID 23240921.
- ^ “Brief Mindfulness-Based Interventions for Acute and Chronic Pain: A Systematic Review”. Journal of Alternative and Complementary Medicine 25 (3): 265–278. (March 2019). doi:10.1089/acm.2018.0351. PMC 6437625. PMID 30523705.
- ^ a b c d “Evaluation of the breathworks mindfulness-based pain management programme: effects on well-being and multiple measures of mindfulness”. Clinical Psychology & Psychotherapy 17 (1): 63–78. (2010). doi:10.1002/cpp.653. PMID 19911432.
- ^ a b “What is Mindfulness based Pain Management (MBPM)?” (英語). Breathworks CIC. 2020年5月22日閲覧。
- ^ “Evaluation of Breathworks' Mindfulness for Stress 8-week course: Effects on depressive symptoms, psychiatric symptoms, affects, self-compassion, and mindfulness facets in Brazilian health professionals”. Journal of Clinical Psychology 75 (6): 970–984. (June 2019). doi:10.1002/jclp.22749. PMID 30689206.
- ^ “A literature review of Breathworks and mindfulness intervention”. British Journal of Healthcare Management 24 (5): 235–241. (2018). doi:10.12968/bjhc.2018.24.5.235. ISSN 1358-0574.
- ^ “Effectiveness of a Mindfulness-Based Intervention in the Management of Musculoskeletal Pain in Nursing Workers”. Pain Management Nursing 20 (1): 32–38. (February 2019). doi:10.1016/j.pmn.2018.02.065. PMID 29779791.
- ^ “Mindfulness y Cáncer: Aplicación del programa MBPM de Respira Vida Breatworks en pacientes oncol'ógicos” (スペイン語). Revista de Investigación y Educación en Ciencias de la Salud 3 (2): 33–45. (2018). doi:10.37536/RIECS.2018.3.2.101. ISSN 2530-2787.
- ^ Self-Selection all the Way: Improving Patients' Pain Experience and Outcomes on a Pilot Breathworks Mindfulness for Health Programme. (2017)
- ^ “Starting where I am: a grounded theory exploration of mindfulness as a facilitator of transition in living with a long-term condition”. Journal of Advanced Nursing 72 (10): 2445–2456. (October 2016). doi:10.1111/jan.12998. PMID 27174075.
- ^ “Experiencing Wellness Within Illness: Exploring a Mindfulness-Based Approach to Chronic Back Pain”. Qualitative Health Research 24 (6): 749–760. (June 2014). doi:10.1177/1049732314529662. PMID 24728110.
- ^ “Psychobiological correlates of improved mental health in patients with musculoskeletal pain after a mindfulness-based pain management program”. The Clinical Journal of Pain 29 (3): 233–244. (March 2013). doi:10.1097/AJP.0b013e31824c5d9f. PMID 22874090.
- ^ “WHO - WHO's cancer pain ladder for adults”. WHO. 2023年5月14日閲覧。
- ^ Innovation in pain management : the transcript of a Witness seminar held by the Wellcome Trust Centre for the History of Medicine at UCL, London, on 12 december 2002. London: Wellcome Trust Centre for the History of Medicine at University College London. (2004). ISBN 978-0-85484-097-7
- ^ a b c d e f g h i j k l m n o p q r s t u v w x y z aa ab ac ad ae Consumer Reports Health Best Buy Drugs (July 2012), “Using Opioids to Treat: Chronic Pain - Comparing Effectiveness, Safety, and Price”, Opioids, Yonkers, New York: Consumer Reports 28 October 2013閲覧。
- ^ 林忍「下肢静脈瘤に伴うこむら返りに対する芍薬甘草湯の臨床的有用性」『Phil漢方』第89号、2022年、23–25頁、ISSN 1347-6882。
- ^ “Over-the-counter pain relievers”. MedlinePlus (12 October 2018). 11 May 2020閲覧。
- ^ “Treatment of Chronic Pain With Various Buprenorphine Formulations: A Systematic Review of Clinical Studies”. Anesthesia and Analgesia 127 (2): 529–538. (August 2018). doi:10.1213/ANE.0000000000002718. PMID 29239947.
- ^ Dan Froicu and Raymond S Sinatra. Tapentadol. Chapter 31 in The Essence of Analgesia and Analgesics, Eds. Raymond S. Sinatra, Jonathan S. Jahr, J. Michael Watkins-Pitchford. Cambridge University Press, 2010. ISBN 9781139491983
- ^ “Opioid prescriptions for chronic pain and overdose: a cohort study”. Annals of Internal Medicine 152 (2): 85–92. (January 2010). doi:10.7326/0003-4819-152-2-201001190-00006. PMC 3000551. PMID 20083827.
- ^ “Homology models of mu-opioid receptor with organic and inorganic cations at conserved aspartates in the second and third transmembrane domains”. Archives of Biochemistry and Biophysics 375 (1): 31–49. (March 2000). doi:10.1006/abbi.1999.1529. PMID 10683246.
- ^ FDA.gov "A Guide to Safe Use of Pain Medicine" February 23, 2009
- ^ “Abuse-deterrent opioids: evaluation and laveling guidance for industry”. Food and Drug Administration. 28 March 2020閲覧。
- ^ “Ambulatory diagnosis and treatment of nonmalignant pain in the United States, 2000-2010”. Medical Care 51 (10): 870–878. (October 2013). doi:10.1097/MLR.0b013e3182a95d86. PMC 3845222. PMID 24025657.
- ^ “Pain and opioid addiction: what is the connection?”. Current Pain and Headache Reports 14 (1): 17–21. (February 2010). doi:10.1007/s11916-009-0086-x. PMID 20425210.
- ^ “Systematic review: treatment agreements and urine drug testing to reduce opioid misuse in patients with chronic pain”. Annals of Internal Medicine 152 (11): 712–720. (June 2010). doi:10.7326/0003-4819-152-11-201006010-00004. PMID 20513829.
- ^ Thomas R. Frieden, Harold W. Jaffe, Joanne Cono, et al. CDC Guideline for Prescribing Opioids for Chronic Pain — United States, 2016. MMWR Recomm Rep 2016;65 Pg. 9-10
- ^ “Guidelines for prescribing opioids for chronic pain”. Psychiatr Times 27 (5): 20. (2010).
- ^ “Nonopioid analgesics”. The Medical Clinics of North America 91 (1): 97–111. (January 2007). doi:10.1016/j.mcna.2006.10.011. PMID 17164106.
- ^ “Opioids for chronic nonterminal pain”. Southern Medical Journal 99 (11): 1245–1255. (November 2006). doi:10.1097/01.smj.0000223946.19256.17. PMID 17195420.
- ^ “Comparison of analgesic efficacy of acetaminophen monotherapy versus acetaminophen combinations with either pethidine or parecoxib in patients undergoing laparoscopic cholecystectomy: a randomized prospective study”. Medicinski Glasnik 18 (1): 27–32. (February 2021). doi:10.17392/1245-21. PMID 33155461.
- ^ “BrainFacts” (英語). www.brainfacts.org. 2019年4月3日閲覧。
- ^ “Pharmacotherapy for neuropathic pain”. Pain Practice 6 (1): 27–33. (March 2006). doi:10.1111/j.1533-2500.2006.00055.x. PMID 17309706.
- ^ Marijuana and Medicine: Assessing the Science Base. Institute of Medicine. (1999). doi:10.17226/6376. ISBN 978-0-309-07155-0. PMID 25101425 3 May 2013閲覧。
- ^ “The role of endocannabinoids in pain modulation”. Fundamental & Clinical Pharmacology 27 (1): 64–80. (February 2013). doi:10.1111/fcp.12008. PMID 23278562.
- ^ American College of Emergency Physicians (2017). “Optimizing the Treatment of Acute Pain in the Emergency Department”. Annals of Emergency Medicine (Elsevier BV) 70 (3): 446–448. doi:10.1016/j.annemergmed.2017.06.043. ISSN 0196-0644. "Subdissociative-dose ketamine (SDK) may be used either alone or as part of a multimodal approach to pain relief for traumatic and nontraumatic pain."
- ^ “Low-dose Ketamine For Acute Pain Control in the Emergency Department: A Systematic Review and Meta-analysis”. Academic Emergency Medicine 28 (4): 444–454. (April 2021). doi:10.1111/acem.14159. PMID 33098707.
- ^ Sandberg, Mårten (2020-11-24). “Ketamine for the treatment of prehospital acute pain: a systematic review of benefit and harm”. BMJ Open 10 (11): e038134. doi:10.1136/bmjopen-2020-038134. PMC 7689093. PMID 33234621 2022年8月7日閲覧。.
- ^ a b “Current pharmacotherapy of chronic pain”. Journal of Pain and Symptom Management 19 (1 Suppl): S16–S20. (January 2000). doi:10.1016/s0885-3924(99)00124-4. PMID 10687334.
- ^ “Gabapentin as an adjuvant to opioid analgesia for neuropathic cancer pain”. Journal of Pain and Symptom Management 17 (6): 441–445. (June 1999). doi:10.1016/S0885-3924(99)00033-0. PMID 10388250.

- ^ “Unique CRISPR gene therapy offers opioid-free chronic pain treatment”. New Atlas. (11 March 2021) 18 April 2021閲覧。
- ^ “Long-lasting analgesia via targeted in situ repression of NaV1.7 in mice”. Science Translational Medicine 13 (584): eaay9056. (March 2021). doi:10.1126/scitranslmed.aay9056. PMC 8830379. PMID 33692134.
- ^ a b “What Works and Does Not Work in a Self-Management Intervention for People With Chronic Pain? Qualitative Systematic Review and Meta-Synthesis”. Physical Therapy 98 (5): 381–397. (May 2018). doi:10.1093/ptj/pzy029. PMID 29669089.
- ^ “The effectiveness of generic self-management interventions for patients with chronic musculoskeletal pain on physical function, self-efficacy, pain intensity and physical activity: A systematic review and meta-analysis”. European Journal of Pain 22 (9): 1577–1596. (October 2018). doi:10.1002/ejp.1253. PMC 6175326. PMID 29845678.
- ^ Eaton, Linda H.; Langford, Dale J.; Meins, Alexa R.; Rue, Tessa; Tauben, David J.; Doorenbos, Ardith Z. (February 2018). “Use of Self-management Interventions for Chronic Pain Management: A Comparison between Rural and Nonrural Residents” (英語). Pain Management Nursing 19 (1): 8–13. doi:10.1016/j.pmn.2017.09.004. PMC 5807105. PMID 29153296.
- ^ “Αρχική Σελίδα”. HPS-Pain.gr. 2023年5月14日閲覧。
- ^ “Ana Sayfa”. Algoloji - Ağrı Derneği. 2023年5月14日閲覧。
- ^ “The history of algology, algotherapy, and the role of inhibition”. History and Philosophy of the Life Sciences 12 (1): 27–49. (1990). JSTOR 23330469. PMID 2243924.
- ^ a b c Human Rights Watch (2 June 2011), Global State of Pain Treatment: Access to Medicines and Palliative Care, Human Rights Watch 28 July 2016閲覧。
- ^ “"Brave Men" and "Emotional Women": A Theory-Guided Literature Review on Gender Bias in Health Care and Gendered Norms towards Patients with Chronic Pain”. Pain Research & Management 2018: 6358624. (2018). doi:10.1155/2018/6358624. PMC 5845507. PMID 29682130.
- ^ Hoffman, Kelly M.; Trawalter, Sophie; Axt, Jordan R.; Oliver, M. Norman (2016-04-19). “Racial bias in pain assessment and treatment recommendations, and false beliefs about biological differences between blacks and whites” (英語). Proceedings of the National Academy of Sciences 113 (16): 4296–4301. Bibcode: 2016PNAS..113.4296H. doi:10.1073/pnas.1516047113. ISSN 0027-8424. PMC 4843483. PMID 27044069.
- ^ American Academy of Pediatrics (September 2001). “The assessment and management of acute pain in infants, children, and adolescents”. Pediatrics 108 (3): 793–797. doi:10.1542/peds.108.3.793. PMID 11533354.
- ^ a b “The interdisciplinary management of pediatric pain: Time for more integration”. Techniques in Regional Anesthesia and Pain Management 17 (2013): 188–94. (2013). doi:10.1053/j.trap.2014.07.006.
- ^ a b c “Pediatric Pain Management”. American Medical Association. June 11, 2014時点のオリジナルよりアーカイブ。March 27, 2014閲覧。
- ^ “Nonpharmacologic pediatric pain management in emergency departments: a systematic review of the literature”. Journal of Emergency Nursing 39 (2): 140–150. (March 2013). doi:10.1016/j.jen.2012.09.011. PMID 23199786.
- ^ “The role of cognitive behavioral therapy for chronic pain in adolescents”. PM & R 5 (8): 697–704. (August 2013). doi:10.1016/j.pmrj.2013.05.009. PMID 23953015.
- ^ “Taking a Subspecialty Exam - American Board of Psychiatry and Neurology”. 2015年9月19日閲覧。
- ^ “ACGME sports, ACGME pain, or non-ACGME sports and spine: which is the ideal fellowship training for PM&R physicians interested in musculoskeletal medicine?”. PM & R 5 (8): 718–23; discussion 723–5. (August 2013). doi:10.1016/j.pmrj.2013.07.004. PMID 23953018.
関連文献
- Atlas of Pain Medicine Procedures. McGraw Hill. (January 2015). ISBN 978-0-07-173876-7
- Pain Medicine and Management: Just the Facts. McGraw Hill. (March 2015). ISBN 9780071817455
- Manual of pain management. Hagerstwon, MD: Lippincott Williams & Wilkins. (2002). ISBN 978-0-7817-2313-8
- Principles and practice of pain medicine. New York: McGraw-Hill, Medical Publishing Division. (2004). ISBN 978-0-07-144349-4
- Pain Management. Philadelphia: Saunders. (2006). ISBN 978-0-7216-0334-6
- “Ambulatory diagnosis and treatment of nonmalignant pain in the United States, 2000-2010”. Medical Care 51 (10): 870–878. (October 2013). doi:10.1097/MLR.0b013e3182a95d86. PMC 3845222. PMID 24025657.
- The Politics of Pain Medicine: A Rhetorical-Ontological Inquiry. Chicago Scholarship Online. (2015). ISBN 9780226264059
- Innovation in pain management : the transcript of a witness seminar held by the Wellcome Trust Centre for the History of Medicine at UCL, London, on 12 December 2002. Wellcome Trust Centre for the History of Medicine at UCL. (2004). ISBN 978-0-85484-097-7
- Pain: A Political History. Johns Hopkins University Press. (2014). ISBN 978-1421413655
関連項目
外部リンク
 ウィキメディア・コモンズには、疼痛管理に関するカテゴリがあります。
ウィキメディア・コモンズには、疼痛管理に関するカテゴリがあります。- “WHO revision of pain management guidelines(WHO疼痛管理ガイドライン改訂)” (英語). 世界保健機関 (2019年8月27日). 2023年5月14日閲覧。
