胃癌
ウィキペディアは医学的助言を提供しません。免責事項もお読みください。 |
| 胃癌 | |
|---|---|
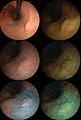
 | |
| 胃癌の疑いがあるとして切除された胃潰瘍の標本 | |
| 概要 | |
| 診療科 | 腫瘍学, 消化器学 |
| 分類および外部参照情報 | |
| ICD-10 | C16 |
| ICD-9-CM | 151 |
| OMIM | 137215 |
| DiseasesDB | 12445 |
| eMedicine | med/845 |
| MeSH | D013274 |
胃癌(いがん、英Stomach cancer、独Magenkrebs:MK)は胃に生じる癌の総称。
定義
広義の「胃癌」には以下の種類がある。

疫学
胃癌は中国、日本、韓国などアジアや南米に患者が多く、アメリカ合衆国をはじめ他の諸国ではそれほど顕著ではない。
2003年の日本における死者数は49,535人(男32,142人、女17,393人)で、男性では肺癌に次いで第2位、女性では大腸癌に次いで第2位であった(厚生労働省 人口動態統計より)。かつて日本では男女とも胃癌が第1位であったが、死者数は年々減少している。
胃癌の発生過程でヘリコバクター・ピロリ(Helicobacter pylori)による「慢性萎縮性胃炎」の関与が示唆されている。
2003年、世界保健機関(WHO)と国連食糧農業機関(FAO)による「食事、栄養と生活習慣病の予防[2] 」(Diet, Nutrition and the Prevention of Chronic Diseases) では、食塩の摂取は1日5g以下(ナトリウム2g以下)とされ、塩や塩蔵の食品は胃癌のリスクが上がることが起こりうるとしている。
厚生労働省による研究では、塩分濃度の高い食事を日常的に摂取する人たちは、そうでない人たちに比べて胃癌となるリスクが高いことが統計的に示されている[3]。
病理
組織型としては、ほとんどが腺癌(胃小窩や胃腺に分化する円柱上皮幹細胞から生ずる)であり、まれにガストリン等の内分泌細胞から生ずる内分泌細胞癌(=高悪性度カルチノイド)が発症する。
病理学的には以下に分類される。
- 一般型
- 乳頭腺癌(pap:papillary adenocarcinoma)
- 管状腺癌(tub:tubular adenocarcinoma)
- 高分化型(tub1:well differentiated type)
- 中分化型(tub2:moderately differentiated type)
- 低分化腺癌(por:poorly differentiated adenocarcinoma)
- 充実型(por1:solid type)
- 非充実型(por2:non-solid type)
- 印環細胞癌(sig:signet ring cell carcinoma)
- 粘液癌(muc:mucinous adenocarcinoma)
- 特殊型
- 腺扁平上皮癌(adenosquamous carcinoma)
- 扁平上皮癌(squamous cell carcinoma)
- カルチノイド腫瘍(carcinoid tumor)
印環細胞癌と低分化型は、4型の進展となることが多く、胃が硬くなる「硬癌」の状態となることが珍しくない。一般に「scirrhous(スキルス)胃癌」として早期発見が困難で予後が悪い胃癌の代名詞として知られる。
- 筑波大学・東京医科歯科大学の病理学教授を勤めた中村恭一名誉教授は、「胃癌の三角」という概念を提唱している。即ち、発生部位(場)・肉眼型・組織型には互いに相関がある。胃底腺領域から発生する癌の95%以上は未分化癌であることなどは、この「胃癌の三角」の臨床診断の一説としている。[4]
また歴史的に、胃癌の他覚的発見にちなんで、転移・浸潤先の病変に名称が付けられており、卵巣への直接浸潤として「クルーケンベルグ(Krukenberg)腫瘍」、ダグラス窩(直腸子宮窩)に転移したものは「シュニッツラー(Schnitzler)転移」、左鎖骨窩リンパ節転移は「ウィルヒョウ(Virchow)転移」と呼ばれている。
症状
自覚症状による胃癌の早期発見は難しい。ほとんどの場合、早期癌の段階では無症状であり、癌が進行してからでないとはっきりとした自覚症状が出てこないことが多いからである。胃癌は進行してくると次のような症状が出てくる。
- 自覚症状
- 腹痛・上腹部不快感・吐気・嘔吐・胸焼け・食後の腹部膨満感・食欲減退等
- 理学的症状
- 急な体重減少・腹水貯留・黒色便・貧血
検査
胃癌か否かを決定するのは原則として胃から摂取した細胞の病理検査である。
画像検査
他に発見・診断を目的として以下の検査が行われている。
- 上部消化管造影検査
- いわゆる「バリウム検査」「胃透視」である。内視鏡検査に先んじて、日本で開発・研究された検査であり、現在でもその功績から、多くの癌検診として広く行われている。内視鏡と比較して安全かつ医師でなくても施行出来るため、集団検診で用いられる。内視鏡で診断しにくいスキルス胃癌の発見に有効なことがある。
- 現在において最も確実な検査方法。病変部の細胞を採取して診断できるため確実度が増す検査であるが、造影検査よりも費用高価・身体負担が多いため、集団検診には向いていない。多くの医療機関・人間ドックで施行される。
-
胃体部にみられた早期胃癌内視鏡像(高分化型腺癌)
-
左と同じ症例(高分化型腺癌)のインジゴカルミン染色内視鏡像
-
印環細胞を伴う低分化型腺癌の内視鏡像。通常内視鏡像に加え強調画像と色素内視鏡像。左上:通常内視鏡像、右上:通常+FICE、左下:酢酸染色、右下:AIM染色
-
0-IIa, tub1 の早期胃癌。左列は通常光。右列はFICE。一列目は通常。二列目は酢酸染色。三列目はAIM染色。
- 胃潰瘍と胃癌の鑑別
- 形態(円滑 vs 不整)
- 大きさ(3cmを超える潰瘍はまれ)
- 陥凹底の性状(凹凸・不整 vs 平滑)
- 潰瘍辺縁の性状(不整 vs 整、蚕食像など)
- 潰瘍周辺の皺襞先端の性状(ヒダの細まり方のなだらかさ、断崖様の途絶など)
- 周囲隆起の性状(浮腫状 vs 顆粒・結節)
- 病変周囲粘膜の性状(発赤・褪色・陥凹などの有無)
- 病変の場(胃底腺領域 vs 幽門腺領域)[5]
- 巨大胃癌でない限り、一般にこれらでの胃癌の診断は困難である。リンパ節、肝などへの転移浸潤の評価、粘膜下腫瘍(SMT)の診断に施行される。
検体検査
- ヘリコバクターピロリ
- ヘリコバクターピロリ感染は胃粘膜の萎縮を引き起こし、胃の発癌要因となるため、感染陽性であれば除菌療法が望ましいとされている。
- ペプシノゲン法
- ペプシンの前駆体であるペプシノゲン(PG)の測定を行うことで胃癌高リスク群を類別するという方法で、検診スクリーニングでの有用性が期待されている。PGIは胃底腺の主細胞・副細胞より分泌され、PGⅡは胃底腺以外より分泌されるが、いずれも胃の慢性萎縮性変化で低値となり、分化型腺癌の発生リスクを類別し、高リスク群に対し内視鏡検査へのサーベイランスを計るというもの。
- 進行してくるとCEA、CA19-9等の上昇が見られる。転移等が出てくる場合に高値が認められる。
病期
胃癌の進行度は、以下に分類し、生存率がほぼ等しくなるようにグループ分けしたのが病期(Stage)であり、数字が大きくなるほど進行した癌であることを表す。国際的にはUICC(International Union Against Cancer)のTNM分類が用いられるが、日本では胃癌取扱い規約による病期分類が広く使用されている。
画像検査による、臨床診断による病期診断が行われ、手術加療を行う場合には、手術結果によって最終的な病期診断(Final Stage)が確定される。
形態
肉眼的形態は以下のように分類される。
- 0型 表在型
- 病変の肉眼的形態が軽度な隆起や陥凹を示すに過ぎないもの。
- 1型 腫瘤型
- 明らかに隆起した形態を示し、周囲粘膜との境界が明瞭なもの。
- 2型 潰瘍限局型
- 潰瘍を形成し、潰瘍をとりまく胃壁が肥厚し周堤を形成し、周堤と周囲粘膜との境界が比較的明瞭なもの。
- 3型 腫瘍浸潤型
- 潰瘍を形成し、腫瘍をとりまく胃壁が肥厚し周堤を形成するが、周堤と周囲粘膜との境界が不明瞭なもの。
- 4型 びまん浸潤型
- 著明な潰瘍形成も周堤もなく、胃壁の肥厚・硬化を特徴とし、病巣と周囲粘膜との境界が不明瞭なもの。
- 5型 分類不能
- 上記分類に当てはまらないもの。
また、0型については以下のような亜分類が用いられる。
- I型 隆起型
- 明らかな腫瘤状の隆起が認められるもの。
- II型 表面型
- 明らかな隆起も陥凹も認められないもの。
- IIa型 表面隆起型
- 表面型であるが、低い隆起が認められるもの。
- IIb型 表面平坦型
- 正常粘膜に見られる凹凸を越えるほどの隆起・陥凹が認められないもの。または肉眼的に病変の存在を認めがたいもの。
- IIc型 表面陥凹型
- わずかなびらん、または粘膜の浅い陥凹が認められるもの。
- III型 陥凹型
- 明らかに深い陥凹の存在するもの。
0型では単一の分類型を示さないことも多い(隆起と陥凹が混在する、陥凹の浅い部分と深い部分があるなど)。そのときはより広い病変から+でつないで表現する(IIa+IIcなど)。
深達度
組織学的深達度によってT分類は決定される。T分類はクリニカルステージを決定するのに非常に重要な因子である。
- T1:癌の浸潤が粘膜(M)または粘膜下層(SM)にとどまるもの。リンパ節転移の有無を問わず、早期胃癌といわれることが多い。粘膜筋板から0.5mm未満をSM1、それ以降をSM2と細分化することもある。
- T2:癌の浸潤が固有筋層(MP)に至るもの。
- T3:癌の浸潤が漿膜下組織(SS)に至るもの。
- T4a:遊離腹腔に露出しているもの(SE)。
- T4b:癌の浸潤が直接他臓器まで及ぶもの(SI)。
- TX:癌の浸潤の深さが不明なもの。
進行
TNM分類としてはN:リンパ節転移、H:肝転移、P:腹膜転移、CY:腹腔細胞診、M:遠隔転移がある。
- N:リンパ節転移
- N0:リンパ節転移を認めない
- N1:領域リンパ節転移が1~2個
- N2:領域リンパ節転移が3~6個
- N3:領域リンパ節転移が7個以上
- NX:リンパ節転移の程度が不明
- H:肝転移
- H0:肝転移を認めない。
- H1:肝転移を認める。
- HX:肝転移の有無が不明である。
- P:腹膜転移
- P0:腹膜転移を認めない。
- P1:腹膜転移を認める。
- PX:腹膜転移の有無が不明である。
- CY:腹腔細胞診
- CY0:腹腔細胞診で癌細胞を認めない。
- CY1:腹腔細胞診で癌細胞を認める。
- CYX:腹腔細胞診を行っていない。
- M:遠隔転移
- M0:肝転移、腹膜転移および腹腔細胞診陽性以外の遠隔転移を認めない。
- M1:肝転移、腹膜転移および腹腔細胞診陽性以外の遠隔転移を認める。
- MX:遠隔転移の有無が不明である。
基本的にN3やH1、P1、CY1、M1となれば無条件ステージIVとなり予後は厳しいということになる。以下に病期分類とクリニカルステージの対応を示す。
| N0 | N1 | N2 | N3 | |
|---|---|---|---|---|
| T1 | IA | IB | II | |
| T2 | IB | II | IIIA | |
| T3 | II | IIIA | IIIB | |
| T4 | IIIA | IIIB | IV | |
| H1、P1、CY1、M1 | ||||
治療
他の癌の治療と同様に、治療方針は癌の病期によって変わってくる。主に以下にあげられる治療を集学的に行っていく。以下は狭義の胃癌の治療について記述。
内視鏡治療
分化型でリンパ節転移の無い早期胃癌と診断される病変に対し、EMR・ESDといった内視鏡治療が広く行われてきている。詳細はEMR・ESDの記述を参照。
手術治療
以前より、根治術として外科的手術は根幹を成しており、胃切除術+リンパ節郭清が根治術の基本である。詳細は胃切除術の記述を参照。
また、癌の進行が進んでいると術前診断がなされれば、大網・脾臓・胆嚢といった周囲他臓器合併切除を行う拡大手術が行われる。
化学療法
胃癌に対する化学療法は、術後の補助治療や、術後再発、全身転移・周囲浸潤を生じ手術的加療による根治が困難な場合に施行される。化学療法に用いられる薬剤の一部を下記に示す。薬剤の投与量・タイミングの組み合わせによって様々な「レジメ」(レジメンともいう)が提唱されている。
など。
分子標的治療薬
近年、開発が進んだ薬物群である。特定の受容体・酵素を低分子化合物もしくはモノクローナル抗体がある。上皮細胞増殖因子などの細胞の増殖シグナルの阻害や癌細胞の直接傷害により治療する。現在、治験や研究段階にある。
- トラスツズマブ(抗HER2モノクローナル抗体製剤, 商品名: ハーセプチン®)
- ベバシツマブ (抗血管内皮細胞増殖因子(VEGF)モノクローナル抗体製剤 , 商品名: アバスチン®)
- ゲフィチニブ (チロシンキナーゼ阻害剤, 商品名: イレッサ®)
- エベロリムス (mTOR阻害剤、ペプチジル・プロリル・シストランスイソメラーゼであるFKBPを阻害する。現在、治験が進められている)
放射線治療
腺癌が多いため、放射線療法は多くは行われない。術後病変に対する治療や、未承認治療法として術中照射(intraoperative radiation therapy)が手術の補助として有効かどうか研究されている。
生物学的療法(免疫療法)
生物学的療法(免疫療法とも呼ばれる)は身体の免疫が癌細胞を攻撃するのを補助する治療法であり、他の治療法の副作用から回復させる補助としても施されることがある。未承認治療法として他の治療法と併用して、再発癌の防止する生物学的治療法研究が医者によって進められている。別の生物学的治療法として、化学療法中あるいは治療後に(白血球など)血球が減少した患者に、コロニー刺激因子などを投与して、血球数レベルの回復の手助けをすることがある。ある種の生物学的治療法を受ける患者は入院が必要な場合がある。
予後
早期に発見され治療が行われれば予後の良い癌である。国立がんセンター中央病院胃癌グループの統計によると、5年生存率は胃癌全体で71.4%、StageIで91.2%、StageIIで80.9%、StageIIIで54.7%、StageIVでは9.4%であった。
胃癌と関連する有名人
脚注
- ^ “WHO Disease and injury country estimates”. World Health Organization (2009年). 2009年11月11日閲覧。
- ^ Report of a Joint WHO/FAO Expert Consultation Diet, Nutrition and the Prevention of Chronic Diseases, 2003
- ^ 食塩・塩蔵食品摂取と胃がんとの関連について -- 概要 --(厚生労働省研究班)
- ^ http://www.igaku-shoin.co.jp/nwsppr/n2006dir/n2673dir/n2673_01.htm
- ^ http://www.hazamaiin.com/nannkeikai/2005/stomach_cancer.htm
関連項目
参考文献
- 『胃がん治療ガイドラインの解説 胃がんの治療を理解しようとするすべての方のために 胃癌治療ガイドライン(医師用)2004年』 日本胃癌学会 (Minds医療情報サービス)
- 『有効性評価に基づく胃がん検診ガイドライン 2006年』 厚労省がん研究班編 (Minds医療情報サービス)