椎間板ヘルニア
| Spinal disc herniation | |
|---|---|
| 別称 | Slipped disc, ruptured disc, herniated disc, prolapsed disc, herniated nucleus pulposus |
 | |
| MRIで示された脊椎椎間板ヘルニア | |
| 概要 | |
| 診療科 | 整形外科、脳神経外科 |
| 分類および外部参照情報 | |
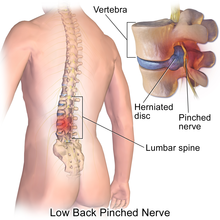
椎間板ヘルニア(ついかんばんヘルニア、spinal disc herniation)は、ヘルニアの一種であり、椎間板の一部が正常の椎間腔を超えて突出した状態である。
椎体と椎体の間には人体最大の無血管領域と呼ばれる椎間板が存在している。椎間板は中央にゼラチン状の髄核、周囲にはコラーゲンを豊富に含む線維輪から成る。この髄核や線維輪の一部などが突出した状態が椎間板ヘルニアである。Macnabによる分類が有名である。
多くの動物は脊椎を重力に垂直にして生活しているのに対し、人間は二足歩行であるために脊椎は重力と平行方向となる。このため、立位では椎間板には多くの負荷がかかる。
椎間板ヘルニアは、下位腰椎 (L4/5, L5/S1) が最多で、次に下位頸椎に多く、胸椎には少ない。胸椎に少ないのは、胸郭により、椎体間の可動性が頚椎や腰椎に比べ少ないことによる。また、神経根走行の関係から、下位腰椎では、上位腰椎に比べ、神経根症状を起こしやすく、発見されやすい面もあるかもしれない。高齢になると、下位頚椎での可動性が減少し、ヘルニアが起こりにくくなり、比較的上位の頚椎病変を来しやすくなる。すなわち、椎間板ヘルニアは、よく動く脊椎の部分で起こりやすいのである。
症状[編集]
腰椎椎間板ヘルニアの場合、症状は、片側の下肢痛が多いが、巨大又は中程度であっても真後へ突出したヘルニアの場合、両側で症状が出現する。下肢痛は、当該椎間板ヘルニアによる神経根圧迫により生じる。教科書的には、L4/5では、L5症状が出る。腰痛の他、下肢の疼痛、しびれ、場合によっては大きな浮腫みまで見られ、足が上げられない位に重くなる、動かせないなどの自覚症状に加え、障害された神経の支配領域に感覚障害を呈したり、運動神経の麻痺による筋力低下を来たすことがある。さらに、腓返りなどの痙攣も誘発しやすくなる。稀に、排尿障害を呈する(S2-5症状)。
| 神経根 | 放散痛 | 感覚障害 | 脱力 | 筋萎縮 | 反射 | 誘発試験 |
|---|---|---|---|---|---|---|
| L1 | 鼡径部、大腿内側 | 鼡径部、大腿内側 | なし | |||
| L2 | 腰背部、側腹部、大腿前内側部 | 大腿前内側部 | 膝伸展の筋力低下 | 大腿四頭筋 | 膝蓋腱反射低下 | FNST |
| L3 | 腰背部、股関節部、大腿前外側部 | 大腿前外側部 | 膝伸展の筋力低下 | 大腿四頭筋 | 膝蓋腱反射低下 | FNST |
| L4 | 臀部、大腿後外側部、下腿前面、足背内側 | 下腿内側、足趾内縁 | 足内反位、背屈筋力低下 | 大腿四頭筋 | 膝蓋腱反射低下 | FNST |
| L5 | 仙腸関節の上から股、下肢外側、足背まで | 下腿下部外側、1~2趾間足背 | 足、母趾の背屈低下、踵立ち困難 | 中臀筋、膝屈筋、前脛骨筋、長母趾伸筋、長、短趾伸筋 | 後脛骨筋腱反射 | SLR |
| S1 | 仙腸関節の上から股、下肢後面、足外縁まで | 腓腹部背側、足趾外縁 | 足、母趾の底屈低下、つま先立ち困難 | 大臀筋、長、短腓骨筋、腓腹筋、ヒラメ筋 | アキレス腱反射低下 | SLR |
巨大ヘルニアの場合、馬尾症状が出現することがあり、脊柱管狭窄症の馬尾神経型と類似した症状を呈する。有名な症状は、間欠性跛行(はこう)であり、神経根周囲の血流障害により生じることが知られている。
上位腰椎椎間板ヘルニアの場合、腰痛(いわゆるL2障害)や股関節痛(L3障害など)を訴えることもある。それ以外の場合、腰痛は訴えないのが典型的である。
若年性椎間板ヘルニアは、椎間板内圧が高く、高齢者に比べ、強い症状を呈しやすい。また、下肢挙上時の腰椎股関節伸展拘縮(緊張性ハムストリングス)に代表されるように、反応が強く出やすい。
診断[編集]
鑑別診断として以下が挙げられる。
椎間板ヘルニアとほぼ同様の症状を示す他の病気として「脊髄腫瘍」がある。症例は少なくMRIやCTによる診察以外では、ほぼ発見できないものであるが、患者の訴える症状の重篤さのわりにレントゲン画像が正常である場合、考慮する必要がある。
検査[編集]


赤丸部分が圧迫された神経根
- ラセーグ徴候
- 予備テストとして使われる。
- X線撮影
- 椎間板ヘルニアそのものはX線に写らないが、脊椎の骨性変化を見るのに有用である。
- MRI
- 椎間板ヘルニアの診断には、極めて有用である。利点は、侵襲性が無く、容易に画像上でヘルニア形態を把握できること。欠点は、CTに比べ、空間的分解能に劣ることがあること、激痛を伴う場合、安静が困難な為、MRI撮影自体が困難なことなどが挙げられる。
- ミエログラフィー
- 造影剤を硬膜内に注入し、その形状で神経の圧迫の程度を見る方法。MRIが普及したことと、注射や薬剤投与が必要なため、侵襲的検査なので、行われる頻度は減少したが、手術を考慮するような例では必要なことも多い。
- ディスコグラフィー
- ミエログラフィーに加えて、侵襲性が高い(痛いのである)ことから行われることは少なくなった。ヘルニアの責任高位の診断、外側型椎間板ヘルニアの診断に有効なことがある。
- CT検査
- ミエログラフィーやディスコグラフィーに合わせて、撮影することが多い。ヘルニアの骨性成分を見るために、あえて単純CTを撮影して、比較することもある。
治療[編集]

赤丸内が「圧迫された神経根」及び「水分含有量が不足し炎症を起こして上方へ大きく突出した椎間板」

上の画像の高濃度版
ほとんどの場合、脊椎椎間板ヘルニアは手術を必要としない。脊椎椎間板ヘルニアが原因と考えられる坐骨神経痛に関する研究では、「12週間後、73%の人々が手術なしで妥当で大幅な改善を示した」ことが分かっている[1] 。しかしながらこの研究では、坐骨神経痛の患者のうち、椎間板ヘルニアに起因する個人の数は特定されていない。
初期治療は通常、非ステロイド性抗炎症薬(NSAID)であるが、持続性の腰痛を持つ人々に対するNSAIDの長期使用は、心血管系および胃腸系に対しての有害性の可能性があるため難しい。
無症状の椎間板ヘルニアが知られているように、椎間板ヘルニアは、その症状によって治療法が決まるのであり、存在していることが治療の対象にはならない。椎間板ヘルニアの治療は、原則的には保存療法である。これには、鎮痛剤、運動療法や牽引、温熱療法などのリハビリテーションが含まれる。さらに、神経ブロック療法(神経根ブロック、硬膜外ブロック等)が適応となることがある。リハビリテーションで行う運動療法にはマッケンジー法と呼ばれる腰を反らす腰痛体操や股関節周りの筋肉(ハムストリングスや腸腰筋)のストレッチを行う。[2]
薬[編集]
2014年1月30日、腰椎椎間板ヘルニア治療薬として初となる薬ヘルニコア(一般名:コンドリアーゼ)が厚生労働省に製造販売承認申請された。[3]この新薬は椎間板を分解する酵素を椎間板内に注射することで、突出した椎間板を分解、縮小させる効果がある為、今後の薬物による椎間板ヘルニア治療が期待される。また、この薬は国内初となる椎間板内に直接注射する治療剤であり、全身麻酔の必要もなく手術療法と比較して身体への負担が小さいという特徴がある。国内においては、2018年3月23日に製造販売承認を取得し、2018年8月1日に発売された。[4]
手術[編集]
保存療法で奏効しない場合、手術が考慮される。手術適応は、学会内においても確立されていないが、一般に、排尿障害が絶対手術適応とされている。さらに、筋力低下、激しい痛みを伴う場合などに手術が考慮される。また、強い症状がなくとも、3ヶ月以上症状が持続する場合は適応とされることが多い。手術法はいくつかあるが、古典的かつ現在も主流なのはLove法である。さらに内視鏡(内視鏡椎間板切除術(Micro Endoscopic Discectomy; MED)や顕微鏡(顕微鏡視下椎間板ヘルニア切除術、Micro Love法)もあるが、基本は椎間板ヘルニアを摘出する方法で、社会保険が適用される。
加えて、レーザー治療(Percutaneous Laser Disc Decompression; PLDD)や経皮的椎間板ヘルニア摘出法(Percutaneous Discectomy; PD)、経皮的内視鏡下椎間板ヘルニア摘出法(Percutaneous Endoscopic Lumbar Discectomy; PELD)、2003年に出沢明(帝京大学教授)が日本に紹介した「経皮的内視鏡腰椎椎間板ヘルニア摘出術(Percutaneous Lumbar Discectomy; PED=ペッド」と呼ばれる手術法がある。PEDは、患部切開を最低限に抑えるとともに、短期間の休養(加療・静養)で社会復帰ができること、ヘルニアの再発防止にもつながるとして学術的にも注目を集めている[5]。侵襲性が低く日帰りから1泊入院で手術も可能であるが、有効率が低く適応が限られるばかりか、社会保険適用除外で高額な医療費を自己負担せざるを得ず、さらに手術の効能、また局所麻酔につき痛覚などの個人差も極めて大きく、手術中にほとんど痛みを感じない上で手術直後に症状が改善される患者もいれば、手術中に苦痛を覚えながらも術後半年以上経過してようやく症状が改善される患者もいる。
切開せず、内視鏡を使ってつまんで摘出する術方もある。この内視鏡手術では、特殊な鉗子と呼ばれる金具を使用してつまみ出し、患者にもよるが2-3時間程度で摘出し、縫合の際に市販の絆創膏を貼り付ける。その後、術後から3時間程度でリハビリを行い、杖を使うこともなく歩くことができるという[6]。
手術例の5%から10%の割合で再発するとされている。再発例の改善率は、一般に初回例より劣る。治療は、日本では整形外科医を中心とした脊椎外科医によって行われているが、脳神経外科でも行っている施設もある。関連した学会で、脊椎脊髄学会があり、近年、脊椎外科指導医の認定を行っており、ウェブサイト上で公表されているが、自己申告による認定制度であるので、その辺りを加味しておく必要がある。
日本整形外科学会認定医は、専門医試験に合格して「整形外科専門医」の資格を取得した上で、さらに「日整会認定脊椎脊髄病医」としての資格を取得した後、実技試験を受けて「脊椎内視鏡下手術・技術認定医脊椎脊髄病医」の資格を取得する。学会で認定した「脊椎内視鏡下手術・技術認定医」の名簿を公表している[7]。
民間療法[編集]
- 鍼灸ではL4/L5間の治療には大腸兪穴(だいちょうゆけつ)、腰眼穴を用いて痛みの緩和をする。
- カイロプラクティック療法は,症状を悪化させる恐れがあるため適当でない[8]。
ヒト以外の動物における椎間板ヘルニア[編集]
犬においては軟骨異栄養性犬種に発生が多いが、全ての犬種で発生しうる。椎間板変性様式によりHansenI型およびHansenII型に分類される。
疫学[編集]
椎間板ヘルニアは遺伝的な影響が大きいといわれており、CILPと呼ばれる蛋白質が変異し、軟骨の成長を妨げることが発症要因のひとつとされる。
最新の研究では、腰椎椎間板ヘルニアの発症原因の一つとして遺伝的要素が係わっていることを理化学研究所らの研究グループが突き止めた。[9]
予防[編集]
この節の加筆が望まれています。 |
日常生活において、例えば屈む時には腰を落とすとか、背中を丸めないとか、腰に負担を掛けないような動作、姿勢に注意することだが、発症し経験した者でないと、その注意の程度は理解できないであろう。
また運動、風呂等で血行を良くして、腰を温め冷やさないこと。腰回りの筋肉強化に取組むのがよい。
脚注[編集]
- ^ “Predicting the outcome of sciatica at short-term follow-up”. Br J Gen Pract 52 (475): 119–23. (Feb 2002). PMC 1314232. PMID 11887877.
- ^ 腰痛診療における「Think Different」マッケンジー法 国際マッケンジー協会日本支部
- ^ 腰椎椎間板ヘルニアを適用症とするSI-6603の日本における承認申請に関するお知らせ。 生化学工業 (PDF)
- ^ 腰椎椎間板ヘルニア治療剤「ヘルニコア®椎間板注用 1.25 単位」の新発売について 生化学工業・科研製薬 (PDF)
- ^ 一覧/ドクターズインタビュー:腰椎椎間板ヘルニア /ドクターズガイド・インタビュー・腰椎椎間板ヘルニア 出沢明
- ^ ヘルニアをつまんで引き出す…椎間板ヘルニアで『切らない手術』内視鏡治療のスゴさ 約2時間で傷口に絆創膏 2023/03/14 21:19配信(東海テレビ放送「ニュースONE」)
- ^ 認定脊椎内視鏡下手術・技術認定医名簿 日本整形外科学会
- ^ 厚生労働省 医業類似行為に対する取扱いについて
- ^ 椎間板ヘルニアの新たな原因遺伝子「THBS2」と「MMP9」を発見-腰痛、坐骨神経痛の病因解明に向けての新たな一歩- 2008/05/02 理化学研究所 (PDF)
参考文献[編集]
- 『腰椎椎間板ヘルニア診療ガイドライン』日本整形外科学会診療ガイドライン委員会(Minds医療情報サービス)
- 日本獣医内科学アカデミー編 『獣医内科学(小動物編)』 文永堂出版 2005年 ISBN 4830032006
