ボディマス指数
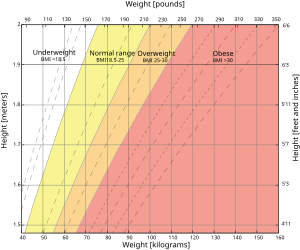
指標の意義[編集]
肥満は、糖尿病、高血圧、脳血管障害、虚血性心疾患などの重要な危険因子である[5]。また痩せは、栄養不良や慢性進行性疾患などで生じることがある。どの程度の肥満や痩せがあるかを正確に評価して把握することは、それらの疾患の予防や治療のために役立つ。そして、この評価に基づいて、対策を実行し、効果を判定することは意義が大きい。そのための簡便な指標が望まれる。肥満の評価には、本来は、体脂肪率や体組成の計測が行われるべきであるが、それらの計測は通常は困難である(普及している体脂肪計は、両足の間の電気抵抗を測定するに過ぎない)。このため、身長と体重から、簡便に計算されるBMIが使用される。BMIの最も良い点は、たいていの人において、体の総脂肪量とよく相関することである[6]。
スポーツ界では、選手の過度な減量を防ぎ体重による有利・不利の差を少なくする目的で、スキージャンプやノルディック複合といったスキー競技の一部でBMIを用いた体重制限ルールを設けている。
計算式と判定[編集]
計算式[編集]
体重の単位には (キログラム)、身長には (メートル)を用い、BMI の単位は である。体重が 、身長が の人のBMI(カウプ指数)は、
で表される。例えば身長 ()、体重 の場合、
となる。
判定基準[編集]


成人[編集]
BMIの計算式は世界共通であるが、肥満の判定基準は様々ある。
- 世界保健機関 (WHO)や米国国立衛生研究所 (NIH)や英国国民保健サービス (NHS)では、BMIが 以上を「過体重」[7]、 以上を「肥満」[8]としている[9][10]。ドイツ、フランス、イタリアも同様である(Wikipediaの他言語版による)。
- アメリカ疾病予防管理センター (CDC)では、アジア系アメリカ人は内臓脂肪がたまりやすいため、BMIが 以上から注意すべきだとしている。[11]香港、シンガポールも23を普通体重とそれ以上を分ける境目にしている。
- 日本肥満学会では、BMIが の場合を標準体重としており、 以上の場合を肥満、 以上の場合を高度肥満、 未満である場合を低体重としている[12]。
| 状態 | BMIの指標 | |
|---|---|---|
| 痩せすぎ (重度の痩せ) | 未満 | 低体重 ( 未満) |
| 痩せ (中度の痩せ) | 以上、 未満 | |
| 痩せぎみ (軽度の痩せ) | 以上、 未満 | |
| 普通体重 | 以上、 未満 | 標準 |
| 過体重 (前肥満) | 以上、 未満 | 太り気味 ( 以上) |
| 肥満 (1度) | 以上、 未満 | 肥満 ( 以上) |
| 肥満 (2度) | 以上、 未満 | |
| 肥満 (3度) | 以上 | |
| 状態 | BMIの指標 | |
|---|---|---|
| 低体重 (痩せ) | 未満 | 低体重 |
| 普通体重 | 以上、 未満 | 標準 |
| 肥満 (1度) | 以上、 未満 | 肥満 |
| 肥満 (2度) | 以上、 未満 | |
| 肥満 (3度) | 以上、 未満 | 高度肥満 |
| 肥満 (4度) | 以上 | |
乳幼児[編集]
BMIは、満3か月-5歳の乳幼児に対して使われる。小児では、もっぱらカウプ指数と呼ばれる。
| 年齢 | 下限 | 上限 |
|---|---|---|
| 乳児(3か月以上13か月未満) | ||
| 幼児(満1歳-5歳) |
日本では、新生児〜生後3か月未満の乳児にはBMI(カウプ指数)は使わない。
| 状態 | 指標 |
|---|---|
| やせぎみ | 未満 |
| ふつう | 以上、 未満 |
| ふとりぎみ | 以上 |
日本では、乳幼児健康診査に際しては、身長と体重を、別々に、パーセンタイル曲線(成長曲線)で、評価している[15]。
世界保健機関WHOのワークショップは、乳幼児肥満の判定に、BMIを採用している(判定には、BMIのパーセンタイルを用いる)[16]。また、米国疾病予防センターCDCも、小児の肥満については、BMIを求めて、BMIのパーセンタイル曲線(File:BMIBoys_1.svg)で評価している[17]。
妊婦[編集]
妊婦の体重管理にも用いられ、妊娠週数によって正常範囲も異なる[18]。
日本肥満学会では、妊婦のBMI値が、妊娠初期(5 - 16週)では 、中期(17 - 28週)では 、末期(29 - 40週)では を超える妊婦を肥満妊婦と判定する[19]。
| 週齢 | 下限 | 上限 |
|---|---|---|
| 16 | ||
| 20 | ||
| 24 | ||
| 28 | ||
| 32 | ||
| 36 | ||
| 40 |
この両方の基準を比較すると、妊娠17週の場合には、両者の過体重の基準は、BMIで ほど異なっている。身長 の妊婦の場合には、過体重の基準は、 ほども、異なっている。
『産婦人科診療ガイドライン2011』によれば、「妊娠中の体重増加の推奨値に関しては統一見解がなく、介入研究も極めて少ない。したがって、厳しい体重管理を行う根拠となるエビデンスが乏しく、慎重な姿勢が求められる。厳格に体重増加を指導する根拠は必ずしも充分ではないと認識し、個人差を考慮してゆるやかな指導を心がける」としている。また、National Collaborating Center for Women's and Children's Health(英国)のガイドラインでは、初診時に身長体重を測定して評価を行い、栄養状態に問題がある場合のみ定期的に体重を測定し、通常の妊婦健診では体重を測定すべきでないと述べている(定期的な体重測定にはメリットはなく、妊婦に不必要な心配を与えるに過ぎないとしている)[20]。
備考[編集]
- かつて、厚生労働省の「肥満とやせの判定図」が使われたことがあった。これは、男女別の10歳ごとの肥満判定図であった。毎年の健診の評価に使用すると、10年に1回、使用する図が変わるが、その際に、前年に「普通」の判定を受けた人が、体重が不変であるのに、翌年に「肥満」の判定を受けることがあり得た。現在では使われていない。
- 小児科領域では、標準体重として、長い間「村田の表」が使われてきた。これは、男女別、1歳ごとの標準体重の表であった。誕生日が来て次の表を使う際に、年長の高身長の女児では、標準体重が一挙に数kgも増加することがあった。また、標準体重を表として固定すると、全員の体格が向上した場合には、全員が「肥満」と判定されることになる。現在は撤回されている。
歴史[編集]
「体重/身長2」からなる指数は、ベルギーの数学者、統計学者で社会学者であるアドルフ・ケトレーによって1835年に開発された[21]。その後、ドイツ(オーストリア)の衛生学者イグナーツ・カウプ (Ignaz Kaup) によって小児の発育指数として利用されるなどして普及し、1972年のKeysらの研究[22]によってこの指数が体脂肪率とよく相関することが明らかにされたことによって、身体組成研究分野における重要な指数として位置付けられ、以後、BMIと呼称されるようになった。1985年には、GarrowとWebsterの研究[23]によって、肥満度の代替指数としての有効性が検証された[24]。
遺伝性[編集]
BMIは遺伝要因の影響が大きく、双子研究による遺伝率の推定値は75%である[25]。
BMIと平均余命の関係[編集]
![喫煙しない米国の白人男性(左)及び白人女性(右)のBMIごとの10年後の相対的死亡リスク[26]。BMI:20-24.9が最も死亡リスクが低い](http://upload.wikimedia.org/wikipedia/commons/thumb/e/e7/MenBMIMort.png/200px-MenBMIMort.png)
|
![喫煙しない米国の白人男性(左)及び白人女性(右)のBMIごとの10年後の相対的死亡リスク[26]。BMI:20-24.9が最も死亡リスクが低い](http://upload.wikimedia.org/wikipedia/commons/thumb/a/ad/WomenBMIMort.png/200px-WomenBMIMort.png)
| |
喫煙しない米国の白人男性(左)及び白人女性(右)のBMIごとの10年後の相対的死亡リスク[26]。BMI:20-24.9が最も死亡リスクが低い
| ||
喫煙しないアメリカ合衆国の白人男性及び白人女性のBMIごとに、10年後の相対的死亡リスクについては、右図のように、BMI:20-24.9が最も死亡リスクが低い[26]。
日本肥満学会では、BMI: 22の体重を標準体重(統計的に最も病気にかかりにくい体重)としている[27]。
例えば、肥満と糖尿病は関連があり、40 - 59歳の男性で、糖尿病が強く疑われる人の割合は、BMI18.5 - 22で5.9%、BMI22 - 25で7.7%、BMI25 - 30で14.5%、BMI30以上で28.6%であった。なお、加齢を重ねていない20-39歳の男性ではこのような大きな差は出ていなかった[28]。
厚生労働省の研究班(研究代表者=辻一郎東北大教授)による40歳代のBMIと平均余命を調査した研究で、太り気味 (25 ≦ BMI < 30)の人が最も長命である結果が得られた。「太り気味の人」に次いで、普通体重 (18.5 ≦ BMI < 25)の人、肥満 (BMI≧30)の人、やせた(BMI < 18.5) 人、の順で平均余命が高いことが判明した。なお、同じ研究で、医療費の負担は太っているほど重くなることも判明し、肥満の人が40歳以降にかかる医療費の総額はやせた人の1.3倍かかっていたという[29]。BMI 30 以上ではほぼ全ての人が脂肪肝であるが[30]、BMI 25 未満で且つ人間ドックの血液検査値に異常が無い群でも約30%が脂肪肝であったと報告され[31]、インシュリン抵抗性と食後高血糖が影響している可能性が指摘されている[32]。
2011年に『The New England Journal of Medicine』に発表された論文によれば[33]、日本人を含む100万人のアジア人を調べて、BMIが22.6 - 27.5の人が最も死亡リスクが少ないことを報告している。
2013年1月に、アメリカ疾病予防管理センター(CDC)が発表した研究結果によれば、BMIで「過体重」に分類されたグループのほうが、「普通体重」とされたグループよりも死亡リスクが6%低かった[34]。一方で、BMIが35を超えると死亡率は普通体重に比べて29%増加する。
スウェーデンの男性160万人以上を対象とした調査結果からは、思春期の BMI は、将来の心不全リスクと正の相関があり、BMIの上昇とともにHF発症率が急峻に上昇するとの報告がある[35]。
相似則との関係[編集]
ケトレーは統計学的手法によって「平均人(フランス語: l'homme moyen、英語: average man)」を示す指数として「体重/身長2」の関係を見出したが[21]、相似則に従えば重さ(体重)は長さ(身長)の3乗と相関するはずであり、事実、胎児の発育段階では相似則が保たれるため3乗と相関するローレル指数が適合する。しかし、成人では頭部の重量比率などが胎児や乳幼児とは大きく異なり、また、筋肉量に応じた放熱に必要な体表面積を確保するために相似にならない[24]。なお、アリの足は細くゾウの足は太いなど、生物は大きさに対して対称ではない。
BMIの限界[編集]
多様な肥満の病態を、身長と体重の関係のみに抽象して算出されるBMIには、自ずから限界がある。
体型が全く同じ相似形であっても、身長が大きくなればBMIはそれに比例して大きくなる。BMIは体重(体積にほぼ比例する)を身長で2回割ったものであるから、長さの次元を持っているといえる。体型が同じでも、身長(長さ)が増大するとBMIも増大する。BMIは大人では22くらいが正常値であるが、3歳児では16くらいが正常値である(BMIは、カウプ指数と同じ)。BMIは身長の低い人では数字が小さくなるので、肥満を過小評価することになる。また過去数十年間に、大人の平均身長は増加傾向にあったが、BMIは肥満の経年変化を過大評価することになる。
体脂肪率は考慮されていないため、例えばトップ・アスリートやボディービルダーのような、筋肉質で高体重で体脂肪率は低い場合は「肥満」と判定され、逆に隠れ肥満のような、体脂肪率は高いが低体重である場合には「痩せ」と判定されてしまう。また、メタボリックシンドロームと判定された人が、運動を行って脂肪を筋肉に変えると、体重は増加し、BMIは増加して、肥満は悪化したと判定されてしまう。よって、激しい運動を伴う職業に従事する者に用いる場合には、体組成計で体脂肪率を測定した方が有効性は高い。
若年や高齢の男女を同じ指標で評価しているが、若い人ほど水分含有量が多く、女性の方が水分含有量が多い。同じ体型でも、水分含有量が多ければ、体重は軽く、BMIは小さい。
加齢の影響で、変形性脊椎症により、背骨(脊椎)の間の軟骨が磨り減ると、身長は短く計測される。また、背骨(脊椎)の圧迫骨折により円背が生じると、身長は短く測定される。いずれの場合も、体重は一定でも、BMIは増加する。
BMIには、上記のような問題が残されているものの、計算式が簡便なこともあり、成人の肥満の指標として多用されるものの一つとなっている。
BMIの改良[編集]
ABSI[編集]
BMIを改良した指標としてボディ・シェイプ・インデックス (A Body Shape Index: ABSI)がある[36]。腹囲をBMIの3分の2乗と身長の2分の1乗をかけた値で割ったものである[36]。この指標は体脂肪の分布も考慮に入れるために腹囲を計算式に入れている[36]。
- はメートル単位の腹囲。
- はメートル単位の身長。
ロイド・N・トレフェゼンによる指標[編集]
英オックスフォード大学の数学者Nick Trefethen教授は、予てより従来のBMIでは低身長の人が痩せ、逆に高身長の人は肥満という結果になりうることを指摘しており、身長の2.5乗を用いる新しい式を2013年に提唱した[37]。
- はキログラム単位の体重。
- はメートル単位の身長。
1.3を乗じることで従来の「18.5 - 24.9は平常値」「18.5未満は低体重」「25 - 29.9は過体重」「30以上は肥満」との基準値をそのまま使えるようになっている。
ローレル指数[編集]
肥満の度合いの指数にはローレル指数がある。
脚注[編集]
出典[編集]
- ^ 英語: body mass index
- ^ 英語: Quetelet index
- ^ 英語: Kaup index
- ^ Adhikari, K. M. (1999), “Body Mass Index: An Emerging Age-Independent Anthropometric Criteria”, Indian Pediatrics 36: 612-613(英語)
- ^ ストップ・ザ・メタボリックドミノ ここまでわかっている生活習慣病
- ^ About BMI for Adult CDC
- ^ 英語: overweight
- ^ 英語: obese
- ^ BMI classification 世界保健機関 2017年6月15日閲覧。
- ^ NHS Obesity
- ^ Diabetes and Asian Americans
- ^ a b c “BMIチェックによって自分の肥満度と標準体重を確認しよう | HelC+(ヘルシー)”. www.health.ne.jp. 2020年3月25日閲覧。
- ^ “Body Mass Index”. www.coreprinciples.com.au. 2020年3月20日閲覧。
- ^ 21世紀出生児縦断調査(特別報告)結果の概況厚生労働省
- ^ 乳幼児身体発育評価マニュアル 平成24年3月
- ^ Workshop on childhood obesity: summary of the discussion1,2 Am J Clin Nutr.70(1):173S-5S, 1999
- ^ Healthy Weight CDC
- ^ 妊婦の体重管理(2012年5月28日時点のアーカイブ) - ある産婦人科医のひとりごと
- ^ 産婦人科診療ガイドライン解説
- ^ Antenatal Care National Collaborating Center for Women's and Children's Health、P114
- ^ a b Eknoyan, Garabed (2008). “Adolphe Quetelet (1796-1874) -the average man and indices of obesity.”. Nephrol. Dial. Transplant. 23 (1): 47–51. PMID 17890752.
- ^ Keys, A.; et al. (1972). “Indices of relative weight and obesity.”. J. Chronic. Dis. 25 (6): 329-343. doi:10.1016/0021-9681(72)90027-6. PMID 4650929.
- ^ Garrow, J. S.; Webster, J. (1985). “Quetelet's index (W/H2) as a measure of fatness.”. Int. J. Obes. 9 (2): 147–153. PMID 4030199.(英語)
- ^ a b 服部恒明「発育期のBody mass indexと身体組成」『体育学研究』第51巻第4号、日本体育学会、2006年7月10日、436頁、ISSN 04846710、NAID 110004782806、2009年4月7日閲覧。
- ^ Elks, Cathy E., et al. "Variability in the heritability of body mass index: a systematic review and meta-regression." Frontiers in endocrinology 3 (2012): 29.
- ^ a b Berrington de Gonzalez A (December 2010). “Body-Mass Index and Mortality among 1.46 Million White Adults”. N. Engl. J. Med. 363 (23): 2211–9. doi:10.1056/NEJMoa1000367. PMC 3066051. PMID 21121834.
- ^ “11年ぶりに肥満症の診断基準が改訂”. 肥満ホームページ. オムロン ヘルスケア. 2016年12月21日閲覧。
- ^ 「平成14年度糖尿病実態調査報告」平成16年6月厚生労働省健康局
- ^ やっぱり「ちょい太」、やせ形より7年長生き...厚労省調査(6月10日14時32分配信 読売新聞) (PDF) (2011年12月9日時点のアーカイブ) - 社会医学講座公衆衛生学分野 東北大学大学院医学系研究科
- ^ 宮本敬子、小野正文、西原 利治、非アルコール性脂肪性肝疾患の疾患関連遺伝子 日本消化器病学会雑誌 Vol.110 (2013) No.9 p.1597 - 1601, doi:10.11405/nisshoshi.110.1597
- ^ 大月和宣、非肥満者における超音波診断による脂肪肝と生活習慣病の関連について 日本消化器集団検診学会雑誌 Vol.40 (2002) No.6 p.542-546, doi:10.11404/jsgcs2000.40.6_542
- ^ 西原利治、非アルコール性脂肪性肝炎 (NASH): 病態と治療 肝臓 Vol.45 (2004) No.2 P.82-86, doi:10.2957/kanzo.45.82
- ^ Zheng, Wei; McLerran, Dale F.; Rolland, Betsy; Zhang, Xianglan; Inoue, Manami; Matsuo, Keitaro; He, Jiang; Gupta, Prakash Chandra et al. (2011-02-24). “Association between body-mass index and risk of death in more than 1 million Asians”. The New England Journal of Medicine 364 (8): 719–729. doi:10.1056/NEJMoa1010679. ISSN 1533-4406. PMC 4008249. PMID 21345101.
- ^ 少し太めのほうが健康?米疾病対策センター研究 afp 2013年01月04日
- ^ 思春期男性のBMIは将来のHFリスクと相関 日経メディカルオンライン 記事:2017年7月26日
- ^ a b c スティーブ・パーカー『BODY 世にも美しい人体図鑑』ディスカヴァー・トゥエンティワン、2018年、17頁。
- ^ New BMI (Body Mass Index)



















































