川崎病
| 川崎病 | |
|---|---|
 | |
| 概要 | |
| 診療科 | 免疫学, 小児科医[*] |
| 分類および外部参照情報 | |
| ICD-10 | M30.3 |
| ICD-9-CM | 446.1 |
| OMIM | 611775 |
| DiseasesDB | 7121 |
| MedlinePlus | 000989 |
| eMedicine | article/965367 |
| Patient UK | 川崎病 |
| MeSH | D009080 |
川崎病(かわさきびょう、英: Kawasaki disease, KD)は、日本の小児科医:川崎富作によって1960年代に発見された[1]、主に乳幼児がかかる発熱性疾患[2](病気)である。突然の高熱が数日続き、目や唇の充血、身体の発疹、手足の発赤(=赤くなること)、首リンパ節の腫脹など様々な症状を惹き起こす[2]。小児急性熱性皮膚粘膜リンパ節症候群(英: MucoCutaneous Lymph-node Syndrome, MCLS)とも言われるが、世界的に「川崎病 (KD)」と呼ばれるのが一般的である。
病名の由来と発見[編集]
神奈川県川崎市、川崎医科大学など上記以外の「川崎」を称する事物とは関係がない。かつて川崎市海岸部の工業地帯で大気汚染による公害(川崎公害)が問題化し、気管支喘息が多くみられた当時は地域特有の公害病と誤解される例も多かった[2]。
1961年(昭和36年)、日本赤十字社中央病院(後の日本赤十字社医療センター)に勤務していた川崎富作が、発熱後に手や足の皮膚が剥がれ、抗生物質が効かない子供を初めて診察した[1]。さらに同様の症状の患者を診療したことをきっかけに、従来の症例に当てはまらない新しい病気であることを確信した[3]。川崎は1967年に日本語論文、1974年に英語論文を発表[3]。当初は一介の小児科医の報告ととられ受け入れられなかったが、アメリカ合衆国で同様の症例が出現したことで、新しい病気として認知されるようになった[3]。
1978年、世界保健機関(WHO)の国際疾病分類に掲載された[1]。
症状[編集]
初期は急性熱性疾患(急性期)として全身の血管壁に炎症が起き、多くは1-2週間で症状が治まるが、1ヶ月程度に長引くこともあり、炎症が強い時は脇や足の付け根の血管に瘤が出来る場合もある。心臓の血管での炎症により、冠動脈の起始部近くと左冠動脈の左前下行枝と左回旋枝の分岐付近に瘤が出来やすい。急性期の血管炎による瘤の半数は、2年以内に退縮(リグレッション)するが、冠動脈瘤などの後遺症を残す事がある。
主要症状は以下の6つである。
- 5日以上続く原因不明の発熱(ただし治療により5日未満で解熱した場合も含む)
- 両側眼球結膜の充血
- 四肢の末端が赤くなり堅く腫れる(手足の硬性浮腫、膜様落屑)
- 皮膚の不定型発疹
- 口唇が赤く爛れる、いちご舌(=舌が真っ赤になる)、口腔咽頭粘膜のびまん性発赤(※「びまん性」とは病変が比較的均等に広がっている状態であることを意味する医学用語)
- 有痛性の非化膿性頸部リンパ節腫脹
以上6つの主要症状のうち5つ以上を満たすものを本症と診断するが、5つに満たない非典型例も多い。発熱、発赤、リンパ節腫脹などは乳幼児期のウイルス感染症でも極一般的に認める症状であり、確定診断には困難を伴う。主要症状には含まれていないが、乾癬様皮疹[4]、麻痺性イレウス、低アルブミン血症、BCG接種部位の発赤・痂皮形成などは留意すべき所見とされる[5]。
疫学[編集]
特徴[編集]
欧米に比べると日本をはじめとするアジアの国々に多い[6](日本や中華人民共和国、大韓民国など[1])。男女比は女児よりも男児に多い傾向がある[6]。好発年齢は4歳以下で特に1歳前後に多い[6]。冠動脈径 8mm以上(通常 2mm以下)が約0.5%発生し、死亡率は約 0.05%程度。年齢により症状は異なる。
患者数[編集]
日本では、1980年代後半から1990年代において年間およそ6,000人が発症している。1999年は約7,000人、2000年には8,000人と増加傾向にある。日本では1982年に16,000人、1986年に13,000人の流行があった。2000年以降も患者の発生は続き、2004年には患者数10,000人を超え、2008年の患者数は11,756人が報告されている。また、2008年は、10万人当たりの罹患率(0-4歳児)も上昇傾向で、218.6人と史上最高を記録している[7]。2018年は約1万7000人。過去50年間で、患者数が増える「流行」期が度々見られる[1]。
原因[編集]
川崎病の病因は不明で、感染症なのか自己免疫疾患なのかは、はっきり特定されておらず、感染症説、スーパー抗原説、自己抗原説、RNAウイルス説など、様々な仮説がある。ただ発病は夏と冬に多く、地域流行性があることから、何らかの感染が引き金となって起こる可能性が示唆されている。
- 1979年、カンジダ[8]
- 1990年、A群溶連菌[9]。
- 2005年、仮性結核菌による菌血症の幼児患者が川崎病類似症状を呈し、播種性血管内凝固(DIC)を合併した[10]。
- 2009年:順天堂大学のグループが患者の体内で大量に増えたブドウ球菌や桿菌といった複数の細菌の感染によって引き起こされる可能性が高いという研究結果を発表し、これらの細菌を抑える抗菌薬(ST合剤)を投与することで、症状が回復した症例も得られた結果を発表した[11][12]。
- 2011年:症例数の変動と、中央アジアで発生して東方に移動し、北太平洋を横断するジェット気流の循環の強弱が、似た変動を示すことが明らかとなった[13]。
- 2014年:国際研究チームによって、中国東北部からの風が関与しているという研究成果がまとめられた[14][15]。この風にはカンジダ類が多く含まれている事が判明している[16][17]。
- 2014年、国際研究チームによって、中国北東部の穀倉地帯から来る風に乗って運ばれる毒素が、日本で川崎病の原因になっている、との推定が発表された[18]。中国で行われた農業改革で農業生産が高まった時期と川崎病の流行ピークが合致していると判明[18]。具体的に言うと、自治医科大学公衆衛生学教室の《川崎病全国調査からみた川崎病疫学の特徴とその変遷》にある罹患率推移グラフには過去3回の全国規模の川崎病流行のピーク(1979年、1982年、1986年)が現れているが(グラフは出典掲載のものを参照のこと)、その頃に中国の農村で何が起きたか調べると、1979年には中国政府が農産物買付価格を18年ぶりに大幅に引き上げる生産刺激策を取り、川崎病の最も大きなピークの1982年の元日には「個別農家への請負制」を認める中国共産党中央の文書が発表され、集団営農の人民公社制度が一気に解体。3番目のピークの1986年にかけて「農産物と副産物の統一買付けと割当買付け制度廃止」など農業生産の自由化が続々と打ち出された[18]。その後、川崎病はピーク状の(とがった)変動は見られなくなるものの、小児人口10万人当たり罹患率は右肩上がりに高まって過去のピークをむしろ越えてしまうような悲惨な状況になったが、この時期、中国共産党が2004年から2008年にかけて再び農業刺激策を毎年打ち出し、農民収入増加促進や農業インフラ整備などで農村に農業生産を呼び戻していたのである[18]。川崎病の流行推移は中国の農業生産とリンクしている、と考えてよさそうなのである[18]。研究の筆頭著者で、スペインのバルセロナにあるカタロニア気候科学研究所の気候科学者、ザビエル・ロドー(Xavier Rodo)は「これら病原となる粒子の生成が、農薬または化学肥料によるものなのか正確に突き止めるため、より焦点を絞った調査が必要になるだろう」と言い、「(中国の)農業がこの病気に重要な関係を持つことは間違いない」とザビエル・ロドーは述べた[18]。
- 2016年:理化学研究所のグループは、川崎病への罹患率と関連するいくつかの一塩基多型を発見してきた。2016年には、これらの一塩基多型の中でも、特に日本人に高頻度で見られるものが発見されている[19]。
以上のような感染や何らかのきっかけにより、全身の血管、中小動脈への自己免疫が誘発される。病理組織上は血管壁に、好中球や、マクロファージ、リンパ球を認める。これら炎症細胞が血管壁を破壊することにより、冠動脈の拡張、四肢末端の浮腫が引き起こされると考えられている。
新型コロナウイルス感染症との関連[編集]
2020年には、新型コロナウイルス感染症(COVID-19)に罹患した一部の子供が、川崎病に似た症状を呈しているとの報告が欧米で相次ぎ、東京都立小児総合医療センター(東京都府中市)で3月下旬、新型コロナウイルスに感染し、入院した1歳男児がその後、全身の血管に炎症が起きる川崎病と診断された[20]。
予防[編集]
原因がはっきりしていないため、決定的な予防法や検査法は確立されていない[6]。
治療[編集]
川崎病治療の目的は、急性期の炎症反応を可能な限り早期に終息させることで、冠動脈瘤の形成を予防することである[21]。初期治療としては免疫グロブリン[22]とプレドニゾロン、アスピリンを併用される。この併用療法により48時間以内に解熱しない、または2週間以内に再燃が見られる場合を不応例とする[23]。
不応例には、免疫グロブリンとシクロスポリン[24]あるいはインフリキシマブの併用投与を行うか、ステロイドパルス療法が有用な例も報告されている。また冠動脈が拡張を来していないか、心エコーによりフォローする必要がある。冠動脈病変が好発する第10病日で行い、異常が認められない場合には発病後6週で再検する(実際は各施設により心エコーを行う時期はまちまちと思われる)。冠動脈病変が認められない場合、その時点でアスピリンを中止する。
5日以上持続する発熱が診断基準の1つとなっているものの、他の診断項目から明らかに川崎病と医師によって診断される場合には、発熱5日まで治療開始を待つ必要はない。遅くとも、発症7日以内に治療開始することが望ましいとされる。
予後と後遺症[編集]
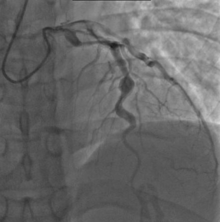
冠動脈障害がない場合も成人後の遠隔期での心疾患リスクのコントロールに留意する必要がある。発症から1-3週間後ぐらいに10-20%の頻度で冠動脈に動脈瘤が認められ、まれに心筋梗塞により突然死に至ることがある。冠動脈瘤の約半数は、1-2年程度で退縮(リグレッション)するが、残りの半数は退縮せず残る。冠動脈障害が治った場合でも、冠動脈の状態は成長と共に変化し心臓障害のリスクが高くなる。従って、定期的な検査が必要になる。巨大な瘤を発生した患者では、15年で約70%は冠動脈に狭窄や閉塞が見つかるが、60%程度は無症状で無症候性心筋梗塞と呼ばれる。
免疫グロブリン静注療法によって冠動脈瘤の頻度が低下していることが明らかになっている一方、依然として巨大冠状動脈瘤の頻度には大きな変化がなく、未だにより有効な治療法に向けて研究が進められている。
冠動脈障害(狭窄)により血行が十分に確保されない(心筋虚血)場合は、血行再建術(外科手術)により治療を行う。具体的には、カテーテルによる経皮的冠動脈形成術(PTCA)と冠動脈バイパス術(CABG)で、発症後2年以内に行うと治療効果が高い。一方、発症から10数年経過し、血管壁が厚く血管内部で石灰化している場合は、ロータブレーターにより内壁を削る。しかし、カテーテルやロータブレーターで治療では再び狭窄が進行することがある。根本治療は冠動脈バイパス手術で、心臓への血行が回復すると運動制限は無くなる。
心筋虚血がない場合は運動制限を行う必要はない。
脚注[編集]
- ^ a b c d e 「川崎病 新型コロナで注目/発熱・発疹…欧米で子どもに類似症状 日本人が発見、免疫系が暴走?」『日本経済新聞』朝刊2020年6月5日(ニュースな科学面)同日閲覧
- ^ a b c d 三浦 2019, p. 1.
- ^ a b c 三浦 2019, p. 2.
- ^ 和田力光, 後藤靖「乾癬様皮疹を示した川崎病の1例」『皮膚』 Vol.43 (2001) No.2 p.93-96, doi:10.11340/skinresearch1959.43.93
- ^ 手代木正、若林恒郎, 「川崎病の臨床像」『日本医科大学雑誌』 Vol.52 (1985) No.3 P342-346_1, doi:10.1272/jnms1923.52.342
- ^ a b c d 三浦 2019, p. 3.
- ^ 川崎病の罹患率「史上最高」はなぜ? 日経メディカル オンライン 記事:2010年5月10日 閲覧:2010年5月11日
- ^ 村田久雄, 飯島肇, 直江史郎「カンジダの菌体抽出物によるマウスの実験的冠状動脈炎に関する研究 第1報」『真菌と真菌症』1979年 20巻 3号 p.214-219, doi:10.3314/jjmm1960.20.214。
- ^ 山浦昇, 秋山武久「コッホの postulates と川崎病のA群溶連菌感染症説 : II.川崎病をA群溶連菌による感染症と考えたい」『北里医学』20巻 1号 p.6-12, 1990-02-28, NAID 110004704558。
- ^ 臼井大介, 石井良樹, 赤池洋人 ほか「川崎病の診断基準を満たし, 播種性血管内凝固を合併したYersinia pseudotuberculosis 4a感染症の1例」『感染症学雑誌』2005年 79巻 11号 895-899頁 doi:10.11150/kansenshogakuzasshi1970.79.895。
- ^ “川崎病、複数細菌原因か…抗菌薬で治療成功”. YOMIURI ONLINE (読売新聞社). (2009年11月17日) 2009年11月17日閲覧。
- ^ Nagata, Satoru; et.al. (2009). “Heat shock proteins and superantigenic properties of bacteria from the gastrointestinal tract of patients with Kawasaki disease”. Immunology 128 (4): p.p.511-520. doi:10.1111/j.1365-2567.2009.03135.x.
- ^ 川崎病の病原因子は風に運ばれてくるのか Infectious disease: Causal agent of Kawasaki disease may be wind-borne Scientific Reports, 記事:2011年11月11日 閲覧:2011年11月11日
- ^ 「国際研究チーム、川崎病の原因をほぼ特定」ScicnceNewsLine 2014年5月19日
- ^ 「川崎病、中国からの風が関与か…原因物質運ぶ?」『読売新聞』2014年5月20日
- ^ 「川崎病、中国からの菌類が原因か 自治医大など国際チーム」共同通信2014年5月20日
- ^ 「川崎病の原因物質 中国東北部から飛来か『しんぶん赤旗』2014年5月20日
- ^ a b c d e f 団藤保晴「川崎病の流行ピークと中国農業改革の節目が一致」Yahoo!Japanニュース[リンク切れ]
- ^ “川崎病の発症に関わる「ORAI1遺伝子の多型」を発見-日本人に多い遺伝子多型が関与-”. 理化学研究所 (2016年1月21日). 2017年2月18日閲覧。
- ^ NEWS◎日本川崎病学会による緊急アンケート速報 川崎病症状を伴うCOVID-19、日本では認めず 日経メディカルホームページ(2020年5月8日)2020年6月6日閲覧
- ^ 川崎病急性期治療のガイドライン(平成24年改訂版)
- ^ Kobayashi T, et al. Efficacy of immunoglobulin plus prednisolone for prevention of coronary artery abnormalities in severe Kawasaki disease (RAISE study): a randomised, open-label, blinded-endpoints trial. Lancet 2012;379(9826):1613-20. doi:10.1016/S0140-6736(11)61930-2
- ^ 川崎病急性期治療のガイドライン
- ^ Hamada H, and others. Efficacy of Primary Treatment With Immunoglobulin Plus Ciclosporin for Prevention of Coronary Artery Abnormalities in Patients With Kawasaki Disease Predicted to Be at Increased Risk of Non-Response to Intravenous Immunoglobulin (KAICA): A Randomised Controlled, Open-Label, Blinded-Endpoints, Phase 3 Trial. Lancet 2019;393 (10176):1128-1137.
参考文献[編集]
- 三浦大『川崎病 = Kawasaki Disease : 増え続ける謎の小児疾患』弘文堂、2019年11月。ISBN 978-4-335-76020-4。
外部リンク[編集]
- 日本川崎病研究センター
- 日本川崎病学会
- 川崎病急性期治療のガイドライン (PDF, 219 KiB)
- 川崎病遺伝コンソーシアム
- 川崎病心臓血管後遺症の診断と治療に関するガイドライン 2020年改訂版 - 日本循環器学会
- 川崎病の子供をもつ親の会
- 川崎病 - 国立研究開発法人国立成育医療研究センター
- 川崎病と免疫グロブリン療法について (PDF, 1.0 MiB) - 日本川崎病学会、第1版(2006年10月13日発行)、2019年11月17日閲覧
- 川崎病 - MSDマニュアル
