卵巣腫瘍
ウィキペディアは医学的助言を提供しません。免責事項もお読みください。 |
卵巣腫瘍(Ovarian tumor、らんそうしゅよう)とは、卵巣に発生する腫瘍である。卵巣には細胞分裂が盛んな様々な細胞が存在するため多種類の腫瘍が存在する。またクルーケンベルグ腫瘍(胃癌や結腸癌が由来)のような転移性卵巣癌も含まれる。卵巣の嚢胞としては卵巣嚢腫を参考とする。卵巣の占拠性病変として重要なチョコレート嚢胞(子宮内膜症)などは腫瘍ではないため、ここでは扱わない。

疫学
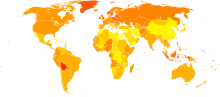
正確な原因は分かっていない。日本を除いて、この疾病は工業化された国々で多発している。米国では、1.4%から2.5%の女性(40-60人の女性に1人の割合)で卵巣がんに罹患する可能性がある。高年齢の女性は高リスクである。卵巣がんによる女性の死亡者の半数以上は55歳から74歳の年齢の範囲であり、同じく死亡者の1/4が35歳から54歳の年齢の範囲にある[2]。乳製品をたくさん摂取しても、あまり摂取しない人と骨折のリスクは変わらないが、乳製品の摂り過ぎは前立腺癌や卵巣癌のリスクを高めると言われる[3]。
種類
卵巣腫瘍は起源細胞によって分類されることが多い。①卵巣を覆う表層上皮や卵巣間質が腫瘍化した場合を表層上皮性・間質性腫瘍、②卵胞または黄体に由来する場合は性索間質性腫瘍、③卵子に由来する場合は胚細胞腫瘍という。由来細胞を決定した後、良性腫瘍、境界悪性腫瘍、悪性腫瘍と悪性度を分類する。境界悪性腫瘍は前癌状態ではなく低悪性度の癌である。表層上皮性・間質性腫瘍の悪性腫瘍を卵巣癌ということが多い。
卵巣腫瘍は一般的に無症候性であることが多い。それは卵巣が外界と連絡していないため出血に気がつきにくい点と、卵巣が2つあるため一方で生じたホルモン異常がもう一方により代償されやすい点があげられる。巨大になると圧迫症状として急性腹症、腹部膨満が生じることがある。これらの症状が出現するころには腹膜播種を起こしており致死的な場合が多い。画像診断、腫瘍マーカーによって診断を行い、悪性が疑われた場合は原則として開腹手術を行い、開腹によって病期診断および生検による病理診断を行う。悪性が疑われただけで開腹をする数少ない腫瘍のひとつである。
表層上皮性・間質性腫瘍
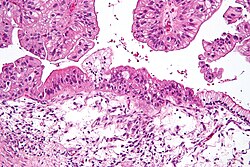
表層上皮性・間質性腫瘍の発生メカニズムとしては、排卵における卵巣上皮の破綻と再生というプロセスにおいて遺伝子変異と封入嚢胞を形成することが原因と考えられている。リスクファクターとしては排卵数(即ち不妊治療による排卵誘発はリスクである)、糖尿病、喫煙、動物性脂肪の摂取が考えられている。低用量ピルの使用は血栓症のリスクは上昇させるが、排卵抑制で卵巣がんのリスクは減少させることが有名である。
表層上皮が腫瘍化する際はミュラー管から発生する卵管、子宮の細胞に類似することが多い。卵管に類似する場合は漿液を分泌する漿液性嚢胞腫瘍、子宮頚管腺に類似する場合は粘液を分泌する粘液性嚢胞腫瘍、非妊娠時の子宮内膜に類似する場合は類内膜腫瘍、妊娠時子宮内膜に類似する場合は明細胞腫瘍となる。分化度によって漿液性嚢胞腺腫、漿液性嚢胞腫瘍、漿液性嚢胞腺癌と末語が変化していく。
漿液性嚢胞腺癌の内部形態は多房性から充実性まで様々である。腫瘍径が小さいうちから腹膜播種が起こりやすいく、早期に症状が出現するが、早期発見しても進行が速く、予後は極めて悪い。卵巣癌で最も頻度が多いのはこの漿液性嚢胞腺癌である。
粘液性嚢胞腺癌は多房性で隔壁は薄いことが多い。転移しにくく症状も出現しにくいため、発見時は巨大になっていることが多い。進行は極めて遅く、巨大な割には病期が進んでおらず、予後が良好である。
明細胞癌は充実部と嚢胞部が混在している。子宮内膜症との関連が報告されている。化学療法が無効である。日本はピルの普及が低いことから、明細胞癌が多い傾向がある。
類内膜腺癌は充実性であり、予後は良好である。
性索間質性腫瘍

卵巣の性索間質を由来とする細胞の腫瘍であり、未分化性腺を由来とする細胞を模倣する。卵胞膜細胞、莢膜細胞が腫瘍化するとエストロゲンを産生、顆粒膜細胞が腫瘍化するとアンドロゲンまたはエストロゲンを産生する。間質の線維芽細胞由来の線維腫はホルモン産生をきたさない。
エストロゲンを産生する莢膜細胞腫、顆粒膜細胞腫は閉経後の女性の再女性化をきたす。一方、顆粒膜細胞由来でアンドロゲンを産生するセルトリ・間質細胞腫、ライディッヒ細胞腫は20代女性に発生し、脱女性化症状、男性化症状が現れる。このように症状が顕在化しやすいため、早期発見が期待できる。良性腫瘍にもかかわらず胸水、腹水の貯留が認めらるが(メイグス症候群)、腫瘍を摘出すると速やかに消失する。
胚細胞腫瘍
原始生殖細胞を発生母地とする腫瘍であり、成熟嚢胞奇形腫(皮様嚢胞腫、デルモイド)が有名である。10代後半から30代の女性で発生し、殆どは無症状だが時に茎捻転を起こし急性腹症となる。
デルモイドの画像検査ではhair ball(毛髪)、脂肪、石灰化(歯牙)が認められる。
重要な鑑別疾患として子宮内膜症の卵巣チョコレート嚢胞がある。どちらもMRIのT1WIにて高信号となるが、脂肪抑制T1WIでは子宮内膜症は高信号のままなのに対し、デルモイドは低信号となる。
ほとんどが良性腫瘍であるが、35歳以上では1~2%の確率で悪性転化する(ほとんどが扁平上皮癌となる)。悪性転化すると極めて悪性であるため、良性腫瘍のうちに片側付属器切除術 or 卵巣腫瘍核出術を行う。
なお、もともと悪性の奇形腫としては未熟奇形腫が知られており、未熟な神経組織が認められロゼット形成が認められる。
その他の腫瘍

特に有名なのが胃癌など消化管腫瘍の卵巣転移であるクルーケンベルグ腫瘍である。胃癌の印環細胞癌が転移するのが典型的である。通常両側卵巣にリンパ行性に転移する。非常に予後が悪く、治療内容にかかわらず約90%が1年以内に死亡する。
診断
卵巣腫瘍はスクリーニング法が存在しないため、何らかの医療機関のフォローアップ中に偶然発見されることが多い。自覚症状が乏しいため、進行癌になった状態で発見されることも極めて多い。経腟超音波によって卵巣腫瘍と確認した後に、MRIにて局所進展評価、CTにて転移の評価、腫瘍マーカーにて組織型の評価を行う。良性腫瘍であれば妊娠可能な卵巣腫瘍核出術を選択することができる。しかし、悪性を否定できない場合は、必ず開腹手術が行われる。卵巣癌の進行期決定、および性質の決定はあくまで病理診断となるからである。以下にFIGOの進行期分類に基づく簡単な分類を示す。
- I 期
Ia では片側卵巣、被膜破綻(-)、腹水細胞診(-)。Ib では両側卵巣、被膜破綻(-)、腹水細胞診(-)。Ic では片側または両側卵巣、被膜破綻(+)、腹水細胞診(+)とされている。I 期は卵巣内に限局した状態である。Ia ならば片側卵巣、Ib ならば両側となる。I、II 期で c とついた場合は癌性腹水の合併を意味する。
- II 期
IIa では子宮、卵管への進展、播種、腹水細胞診(-)。IIb ではその他骨盤内進展、腹水細胞診(-)。IIc では IIa, IIb で腹水細胞診(+)のもの。要するに II 期は骨盤内への直接進展を認めるものである。
- III 期
IIIa では microscopic な腹膜播種があるもの。IIIb では macroscopic な腹膜播種を認めるが長径が2cm未満のもの。IIIc では macrosocopic な腹膜播種が長径2cm以上で認められる、または所属リンパ節転移がみとめられるものである。要するに III 期とは骨盤外の腹膜播種、後腹膜や鼠径リンパ節転移を認めるものである。
- IV 期
遠隔転移を認めるもの。癌性胸水、肝転移などがあたる。
- 良性と悪性の鑑別
卵巣腫瘍は頻度としては殆どが上皮性である。嚢胞性腫瘤の一部に充実成分を認めるとき、腫瘤の大部分が充実性である場合は癌腫を疑うべきである。腹水、胸膜の肥厚のといった合併の有無に特に留意する。T2WIにて低信号を示す充実性腫瘤は良性腫瘍の可能性が高い。これは胸水、腹水の貯留を認めるにも関らず片側良性腫瘍であるメイグス症候群も含まれる(一般的に腫瘍に胸水、腹水を伴うものは悪性所見である)。メイグス症候群の原因としては片側繊維腫が多い。しかし、辺縁平滑、境界明瞭でも両側性であり、腹水の貯留が認められるときは胃癌、大腸癌の卵巣転移で有名なクルーケンベルグ腫瘍の可能性が高い。卵巣の胚細胞性腫瘍の大部分は成熟嚢胞性奇形腫である。画像的には脂肪の存在と石灰化が特徴である。35歳以上では1~2%の確率で悪性転化(殆どが扁平上皮癌)のリスクがあることが知られる。悪性転化した腫瘍は極めて予後不良であるために卵巣腫瘍核出術を行う。なお成熟嚢胞性奇形腫は茎捻転で急性腹症で発症するケースもある。
腫瘍マーカー

- CA125
漿液性嚢胞腺癌、類内膜腺癌、移行上皮癌
- CA19-9
粘液性嚢胞腺癌、成熟奇形腫
- CEA
粘液性嚢胞腺癌、クルーケンベルグ腫瘍
- エストロゲン
顆粒膜細胞腫、莢膜細胞種
- アンドロゲン
セルトリ間質細胞腫、ライディッヒ細胞腫
- AFP
卵黄嚢腫瘍、胎児性癌
- hCG
絨毛癌、胎児性癌、未分化細胞癌
- LDH
未分化細胞癌
特にCA125が卵巣癌全体のマーカーとしての役割を担っている。
治療
基本は外科的腫瘍切除であり、化学療法が併用される。
外科手術
基本的な術式は以下の通りである。
- 両側付属器摘出術・子宮摘出術・大網切除術・骨盤・傍大動脈リンパ節郭清(または生検)・腹腔細胞診
これらによって病期が決定され、腫瘍を摘出しきれない場合は、術前に腫瘍を減量する目的で先に化学療法を行うネオアジュバント療法も用いられる。術時に腫瘍を摘出できないときは腫瘍減量術や試験開腹を行うこともある。Iaのときのみ挙児希望があれば片側付属器切除術が選択されることがある。
化学療法
Ia, Ib かつ grade1,2 でありかつ組織型が明細胞癌以外であれば手術療法のみで経過観察されるが、それ以外は術後化学療法をもちいた集学的治療を行うのが標準である。粘液性嚢胞腺癌と明細胞癌は化学療法が無効である場合も多い。
公表した著名人
- より子(2歳の時に発症。)
- 宇多田ヒカル(19歳の時に発症し、卵巣を片方摘出。)
- 安永沙都子(29歳で死去。)
- 川上とも子(発見時は38歳。約3年の闘病後、41歳で死去。死去後に病名を公表。)
- 米原万里(56歳で死去。)
参考文献
- 病気がみえる 婦人科 ISBN 4896321626
- CHART 産婦人科2 婦人科 ISBN 9784872118957
- 産婦人科ベッドサイドマニュアル ISBN 9784260000956
- 産婦人科外来処方マニュアル ISBN 9784260004244
脚注
- ^ “WHO Disease and injury country estimates”. World Health Organization (2009年). 2009年11月11日閲覧。
- ^ http://en.wikipedia.org/wiki/Ovarian_cancer
- ^ W.C.ウィレット、M.J.スタンファー「ヘルシーな食事の新しい常識」『エイジング研究の最前線 別冊日経サイエンス147』 2004年11月。ISBN 978-4532511470。123頁。
