人工呼吸器のモード

人工呼吸器のモード(じんこうこきゅうきのモード 英: Modes of mechanical ventilation)とは、人工呼吸器による呼吸補助の方法のことである[注釈 1]。人工呼吸器の使い方を考える上で最も重要な点の一つである一方、モード一般に転帰に影響することを示すエビデンスが乏しいため、モードの選択は、医療従事者の慣れや施設の好みを考慮する必要がある。従量式機械換気で代表的なモードとして記載されてきたのは、間欠的強制換気(IMV)と持続的強制換気(CMV)であるが、これらは2000年の時点で既にアシスト・コントロール(A/C)ないしは同期間欠的強制換気(SIMV)に多くの国で取って代わられていた[1]。近年、機械換気の命名法には大きな変化があったが、最近では多くの呼吸器関連の研究・開発グループによって標準化されつある[2][3]。モードの書き方は、制御変数と呼吸補助法の間にダッシュを入れ、すべて大文字で書くのが最も一般的である(例:PC-IMV、またはVC-MMVなど)[注釈 2]。人工呼吸中は、患者自身の呼吸(自発呼吸)は完全には停止せず、ある程度は残存することが多い。自発呼吸をどのように補助し、人工呼吸器による強制換気をどのように自発呼吸と共存させて、患者の受ける侵襲を最小化するか、に人工呼吸器開発労力の多くが傾注されてきた。
機械換気の分類体系[編集]
以下の分類体系は、人工呼吸器設計上の10の基本概念に基づく論理的な分類システムである[4]。市販人工呼吸器は販売元メーカーそれぞれが別個の命名規則に基づいてモードを命名している現状があり、この分類体系はそれらに対して普遍的な名称を与えようとするものである。
人工呼吸の10の基本概念[編集]
- 呼吸は、正の流量(吸気)と負の流量(呼気)の1サイクルで、流量-時間曲線(Flow-Time Curve)の観点から定義される。吸気時間は、正の流量の開始から負の流量の開始までの期間と定義される。呼気時間は、呼気流量の開始から吸気流量の開始までの期間と定義される。流量-時間曲線は、人工呼吸器の設定に関連する多くの変数の基礎となるものである。
- 呼吸は、人工呼吸器が患者に(物理学上の)仕事を行う場合、すなわち呼吸は補助(アシスト)される。補助呼吸とは、呼吸の仕事の一部を人工呼吸器が行うものである。一定流量での膨張時は、仕事は吸気圧に一回換気量を乗じたものと定義される。したがって、補助呼吸とは、吸気時に気道内圧(人工呼吸器のモニターに表示される)が基線値より上昇する呼吸とも定義される。非補助呼吸とは、人工呼吸器が患者の要求する吸気流を供給するだけで、呼吸中圧力が一定に保たれる呼吸のことである。
- 人工呼吸器は、呼吸器系の運動方程式に基づき、従圧式または従量式のいずれかを用いて呼吸を補助するものである。呼吸を補助するということは、患者に仕事を及ぼすということで、圧力または容積を制御することで達成される。この事実を記述する簡単な数学的モデルは、受動呼吸器系の運動方程式として知られている:
この式において、圧力、体積、流量はすべて時間の連続関数である。圧力は、実際には呼吸器系全体の圧力差である(例えば、気道開口部の圧力から体表面の圧力を差し引いたものを経肺圧と定義する)。エラスタンス(圧力の変化を体積の変化で割ったものと定義、コンプライアンスの逆数)と抵抗(圧力の変化を流量の変化で割ったものと定義)は、1呼吸中は一定であると仮定したパラメータである。圧力 = (エラスタンス × 換気量) + (気道抵抗 × 流量)—“A taxonomy for mechanical ventilation: 10 fundamental maxims”. Respir Care 59 (11): 1747–63. (2014). doi:10.4187/respcare.03057. PMID 25118309.従量式(VC)とは、吸気前に換気量と流量の両方が設定されていることを意味する。
従圧式(PC)とは、吸気圧が一定値として設定されているか、患者の吸気努力に比例していることを意味する。言い換えれば、運動方程式の左辺は一定で、換気量と流量はエラスタンスと抵抗の変化に応じて変化する。
タイムサイクル(TC)とは、まれに、主要変数(圧力、換気量、流量)のどれもが事前設定されていない状況を指す。この場合、吸気時間と呼気時間のみが設定されている。—“A taxonomy for mechanical ventilation: 10 fundamental maxims”. Respir Care 59 (11): 1747–63. (2014). doi:10.4187/respcare.03057. PMID 25118309. - 呼吸は、吸気のトリガー(開始)とサイクル(停止)の基準によって分類される。吸気の開始をトリガーイベントと呼ぶ。吸気の終了をサイクルイベントと呼ぶ。
- トリガーとサイクルのイベントは、患者または機械が開始することができる。吸気は、吸気努力を表す信号によって患者によりトリガーされたり、サイクルされたりする。また、吸気は、予め設定された呼吸器の閾値によって、機械がトリガーしたり、機械がサイクルしたりすることもある。患者トリガーとは、患者からの何らかの信号に基づいて、人工呼吸器からのトリガー信号とは無関係に、吸気を開始することをいう。機械トリガーとは、患者トリガー信号とは無関係に、人工呼吸器からの信号に基づいて吸気流を開始することを意味する。患者サイクルとは、運動方程式の患者により決定される成分(すなわち、エラスタンス又は抵抗であり、吸気努力による影響を含む)が表す信号に基づいて吸気時間を終了させることである。流量サイクルは、サイクル閾値までの流量減衰速度が患者の力学因子によって決定されるため、患者サイクルの一形態である。機械サイクルとは、患者が決定した運動方程式の構成要素を表す信号とは無関係に吸気時間を終了させることである。—“A taxonomy for mechanical ventilation: 10 fundamental maxims”. Respir Care 59 (11): 1747–63. (2014). doi:10.4187/respcare.03057. PMID 25118309.
- 呼吸は、「トリガー」と「サイクル」の両者に基づいて、自発式と強制式に分類される。自発呼吸は、患者自身が呼吸のトリガーとサイクルの両方を行う呼吸である。自発呼吸は、強制換気(例:気道内圧解放換気、Airway Pressure Release Ventilation: ARPV)中に起こることもある。自発呼吸は、機械補助されることもあれば、補助されないこともある。強制換気(または強制呼吸)は、機械が呼吸をトリガー及び/又はサイクルさせる呼吸である。強制換気も、自発呼吸(例えば、高頻度ジェット換気、High Frequency Jet Ventilation: HFJV)中に起こることがある。強制換気は、定義上、補助的である。
- 3つの呼吸シーケンスがある。すなわち、持続強制換気(CMV: Continuous mandatory ventilation)、間欠強制換気(Intermittent Mandatory Ventilation: IMV)、持続自発換気(Continuous Spontaneous Ventilation: CSV)である。呼吸シーケンスとは、自発的および/または強制的な呼吸の特定のパターンのことである。CMVでは、強制換気の間に自発的な呼吸は許されず、IMVでは、強制換気の間に自発換気が生じる可能性があり、CSVではすべての換気が自発呼吸である。
- 基本的な換気パターンは5つある。VC-CMV、VC-IMV、PC-CMV、PC-IMV、PC-CSVである。VC-CSVの組み合わせは、従量式(VC)が機械サイクルを意味し、機械サイクルがすべての呼吸を強制換気として自発呼吸ではないため、不可能である。6番目のパターンであるTC-IMVは可能であるが、まれである。
- 各換気パターンの中には、ターゲットスキームによって区別できるいくつかのバリエーションがある。ターゲットスキームとは、人工呼吸器があらかじめ設定されたターゲットをどのように達成するかについての説明的名称である。ターゲットは、人工呼吸器であらかじめ設定しておく。呼吸内ターゲットの例には、吸気流量または圧力および立ち上がり時間(セットポイント)、一回換気量(デュアル)、吸気圧力と患者の吸気努力との間の比例定数(サーボ)などがある。呼吸間ターゲット及びターゲティングスキームの例には、平均一回換気量(適応(adaptive)ターゲット)、パーセント分時換気(最適(optimal)ターゲット)、及び「快適ゾーン」を記述するPETCO2、換気量、及び呼吸数の複合値(インテリジェントターゲット、例えば、SmartCarePS又はIntelliVent-ASV)。ターゲットスキーム(またはターゲットスキームの組み合わせ)は、ある換気パターンと別の換気パターンを区別するものである。さまざまな換気モードで見られる多様性を構成する、7つの基本的なターゲティングスキームがある。セットポイント: 圧力波形(従圧式)または容積・流量波形(従量式)のすべてのパラメータを操作者が設定する換気設定。
デュアル: 1回の吸気中に人工呼吸器が従量式と従圧式を切り替えることを可能にする換気設定。
生体変動式(Bio-variable): 人工呼吸器が吸気圧や一回換気量を自動的にランダムに設定し、正常な呼吸時に観察される変動を模倣することを可能にする換気設定。
サーボ:吸気圧が吸気努力に比例するターゲットスキーム。
適応型(adaptive): 人工呼吸器が、ある目標(例えば、一呼吸内の気道内圧)を自動的に設定して、別の目標(例えば、数回の呼吸にわたる平均一回換気量)を達成することを可能にする目標設定方式。
最適型(Optimal): ある全体的なパフォーマンス特性を最小化または最大化するために、人工呼吸パターンのターゲットを自動的に調整する方式(例えば、人工呼吸パターンによって行われる仕事率を最小化する)。
インテリジェント: 人工知能プログラムを利用したターゲットスキーム(例: ファジィ論理、エキスパートシステム、ニューラルネットワークなど)。—“A taxonomy for mechanical ventilation: 10 fundamental maxims”. Respir Care 59 (11): 1747–63. (2014). doi:10.4187/respcare.03057. PMID 25118309. - 換気モードは、その制御変数、呼吸シーケンス、およびターゲットスキーム(複数可)によって分類される。前述の9つの基本概念は、機械換気の分類法の理論的基礎を形成するものである。分類体系は、これらの理論的構成要素に基づき、4つの階層を持つ。
- 制御変数(初回呼吸の気道内圧または換気量)
- 呼吸シーケンス(CMV、IMV、CSVのいずれか)
- 一次呼吸ターゲットスキーム(CMVまたはCSV用)
- 二次呼吸ターゲットスキーム(IMV用)
「一次呼吸」は、CMVでは強制の、CSVでは自発的な唯一の呼吸か、IMVでの強制換気のいずれかである。ターゲットスキームは、字下げのアルファベット一文字で表される。
例: set-point = s, dual = d, servo = r, bio-variable = b, adaptive = a, optimal = o, intelligent = i
PC-IMVs,sのように、モード分類の略語で表記される。PC-IMVoi,oiのように、ターゲットスキームの複合表記も可能である。
モードの分類方法[編集]
ステップ1:主要な呼吸制御変数を決定する。吸気があらかじめ設定された吸気圧で始まる場合、または吸気圧が吸気努力に比例する場合、制御変数は圧力である。吸気量と吸気流量があらかじめ設定されている場合、制御変数は換気量となる。どちらも当てはまらない場合、制御変数は時間である。
ステップ2:呼吸シーケンスを決定する。トリガーとサイクルのイベントが、患者によるものか、機械によるものかを判断し、この情報を使って呼吸シーケンスを決定する。
ステップ3:一次呼吸と(該当する場合)二次呼吸のターゲットスキームを決定する。
モード分類の例[編集]
下記の最初のモード名は人工呼吸器メーカーが個別に命名したモード名(商標を含むことも多い)であり、以下の解説は、上記の分類体系に則った普遍的名称への変換の過程である。
モード名: A/C Volume Control (機種名PB 840(コヴィディエン社)):[要出典]
- 吸気の換気量と流量はあらかじめ設定されているため、制御変数は従量式(VC)となる。
- すべての換気は換気量サイクルであり、これは機械サイクルの一形態である。吸気が機械サイクルされる呼吸は、強制換気として分類される。したがって、呼吸シーケンスは持続強制換気(CMV)である。
- 操作者が換気量波形と流量波形のすべてのパラメータを設定するので、ターゲット方式はセットポイントになる。したがって、このモードは、セットポイントターゲットを用いた従量式持続強制換気(VC-CMVs)に分類される。
モード名:SIMV Volume Control Plus (機種名PB 840(コヴィディエン社))
- 操作者は一回換気量を設定するが、吸気流は設定しない。換気量だけを設定することは(吸気流量だけを設定することと同様に)、従量式の必要条件ではあるが十分条件ではないため、制御変数は従圧式(PC)となる。
- 患者は強制換気の間に自発呼吸ができるので、呼吸シーケンスはIMVである。
- 人工呼吸器は、予め設定された平均的な一回換気量を達成するために、呼吸間の吸気圧を調整するため、ターゲットスキームはadaptiveである。モードタグはPC-IMVa,sである。
市販人工呼吸器の一般的なモードの説明[編集]
市販人工呼吸器は販売元メーカーそれぞれが別個の命名規則に基づいてモードを命名している現状がある。人工呼吸器には、気管挿管が必要な侵襲的なものと、BPAPなど非侵襲的なものがある。侵襲的とは、患者の体内に気管チューブなどの医療器具を挿入することで、非侵襲的とは、患者の鼻や口を覆う密着型のマスクなどを使用するように、完全に患者の外部にあるものを指す。
アシストモード、コントロールモード、アシストコントロールモード(A/C)[編集]
人工呼吸の基本的な違いは、各呼吸が患者によって開始されるか(アシストモード)、機械によって開始されるか(コントロールモード)である。両者のダイナミックハイブリッド(アシスト-コントロールモード)(略称A/C)も可能であり、アシストを伴わないコントロールモードは、現代の人工呼吸器ではほとんど廃れているが、麻酔器のコンポーネントの人工呼吸器には搭載されている。
気道内圧解放換気[編集]
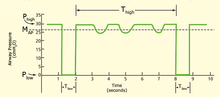
気道内圧開放換気(Airway pressure release ventilation: ARPV)は、2段階の気道陽圧をタイムサイクルで交互に行い、主に高い気道内圧の時間を過ごし、換気を促すために短時間の呼気解放を行うものである[5]。
ARPVは、通常、逆比換気の一種として利用される。すなわち、通常は吸気時間より呼気時間が長いのだが、逆比換気ではこの時間が逆である。肺胞の膨張を維持するために呼気時間(Tlow) は通常1秒未満に短縮される。基本的にはは、これは短時間の圧解放を伴う持続陽圧である。ARPVは現在、肺保護換気のための最も効率的な、従来からあるモードである[6]。
このモードに対する認識の違いは、世界中に存在する可能性がある。北米では「ARPV」が一般的だが、ヨーロッパでは非常によく似たモードである二相性気道陽圧(biphasic positive airway pressure: BIPAP)[7]が導入された。APRVという用語は、換気特性から、BIPAPがふさわしい用語であったであろうアメリカの医学雑誌でも使用されている[8]。しかし、BIPAPは特定の人工呼吸器(Respironics社)の非侵襲的な換気モードの商標であるBiPAPTMと紛らわしい[9]。
他のメーカーも独自のブランド名で追随している(BILEVEL、DUOPAP、BIVENT)。様式は似ているが、これらの用語は、同期の特性や自発呼吸努力のサポート方法を定義するのではなく、モードがどのように肺を膨らませることを意図しているかを表す。
間欠的強制換気(IMV)には必ずしも同期機能がないため、モードの区分はSIMV(同期)対IMV(非同期)と理解されてきた。アメリカ呼吸ケア学会が機械換気の命名法を確立した結果、SIMVの最初の「synchronized」の部分がなくなり、IMVのみとなった[注釈 3]。
強制分時換気[編集]
強制分時換気 (Mandatory minute ventilation: MMV)は、あらかじめ設定された患者の最小分時換気量を満たすように強制換気を自動調整しながら患者の自発呼吸も許容するものである。患者が一回換気量×呼吸回数の分時換気量設定を維持すれば、強制換気は行われない[要出典]。
患者の分時換気量が不足している場合、所定の分時換気量が達成されるまで、あらかじめ設定された一回換気量の強制換気が行われる。患者が必要な分時換気量 (VE)を満たしているかどうかを監視する方法は、人工呼吸器のブランドやモデルによって異なるが、一般的には、監視時間のウィンドウがあり、小さなウィンドウを大きなウィンドウと照合して(例えば、Dräger Evita®系列の機械式人工呼吸器では、20秒のウィンドウが動いており、7秒ごとに現在の一回換気量と呼吸回数が測定される)、分時換気量を維持するのに機械換気が必要かを決定する[要出典]。
MMVは、新生児や小児の患者における呼吸器離脱(ウィーニング)の最適なモードであり、機械換気に関連する長期的な合併症を軽減することが示されている[10]。
圧補正従量式換気[編集]
圧補正従量式(Pressure-regulated volume control: PRVC)は間欠的強制換気ベースのモードである。圧補正従量式は、気道内圧上限が設定された換気量ターゲットのタイムサイクルの換気を利用するもので、人工呼吸器または患者によって換気が開始される。
人工呼吸器から供給されるピーク吸気圧は、臨床医が設定した目標の一回換気量を達成するために、一呼吸ごとに変化させる。
例えば、目標一回換気量が500mLに設定されているにもかかわらず、人工呼吸器が600mLを供給した場合、次の呼吸はより低い吸気圧で供給され、より低い一回換気量を達成することになる。PRVCは、一回換気量(VC)設定と圧力制限(PC)設定からハイブリッドモードとみなされているが、基本的にはPRVCは適応型ターゲットスキームを持つ従圧式である。
持続気道陽圧[編集]
持続気道陽圧(Continuous positive airway pressure: CPAP)は、陽圧式の呼吸補助モードであり[注釈 4]、侵襲的、非侵襲的、いずれの換気方式でも適用できる。CPAPは呼気終了時に圧力をかけ、肺胞を開いたまま完全に収縮させないようにするものである。肺胞を膨らませた状態を維持するこのメカニズムは、動脈血の酸素分圧(PaO2)を高めるのに役立ち、CPAPを適切に増加させると、PaO2が増加する。呼吸器から離脱する過程(ウィーニング)にある患者や、自発換気は充分であるが酸素化に障害がある患者に使用されるが、プレッシャーサポート Pressure support(PSV、後述)が併用されることが多い。自発呼吸のないまま一定時間が経つと人工呼吸器のバックアップ機構により、強制換気が行われる。
自動気道陽圧[編集]
自動気道陽圧(Automatic positive airway pressure: APAP)とは、CPAPの一種で、患者の呼吸の抵抗を測定し、気道が塞がらないようにするために必要な最小限の圧力に、一呼吸ごとに自動的に調整するものである。
二相性気道陽圧[編集]
二相性気道陽圧(Bilevel positive airway pressure (BPAP))とは、非侵襲的換気の際に使用されるモードである。1988年にオーストリアのベンザー教授によって初めて使用された[11]。これは、あらかじめ設定された吸気陽圧(IPAP)と呼気陽圧(EPAP)を供給する。 BPAP can be described as a Continuous Positive Airway Pressure system with a time-cycle change of the applied CPAP level.BPAPは、持続的気道陽圧(CPAP)レベルをタイムサイクルで変化させるシステムであると言える[12]。
CPAP/APAP、BPAP、その他の非侵襲的な換気モードは、慢性閉塞性肺疾患、急性呼吸不全、睡眠時無呼吸症候群などに有効な管理手段であることが示されている[13]。
しばしばBPAPは "BiPAP "と誤って呼ばれることがある。BiPAPTMはレスピロニクス社が製造する携帯型人工呼吸器の名前であり、BPAPを提供できる多くの人工呼吸器の一つに過ぎない[9]。
適応[編集]
BPAPは、慢性閉塞性肺疾患(COPD)の患者に使用すると、死亡率の低下や気管内挿管の必要性の低減に有用であることが示されている[14][15]。
高頻度換気(能動型)High-frequency ventilation (HFV-Active)[編集]
能動型(Active)という用語は、人工呼吸器の強制呼気システムを指す。HFV-Aシナリオでは、人工呼吸器は圧力を使って吸気呼吸を行い、次に反対の圧力をかけて強制的に呼気呼吸を行う。高頻度振動換気(high-frequency oscillatory ventilation)(HFOVと略されることもある)では、振動ベローズとピストンが強制陽圧吸気を行い、陰圧を加えて強制的に呼気を行う[16]。
高頻度換気(受動型)High-frequency ventilation (HFV-Passive)[編集]
受動的(passive)という用語は、人工呼吸器の非強制呼気システムを意味する。HFV-Pシナリオでは、人工呼吸器は圧力を使って吸気呼吸を行い、その後大気圧に戻して受動的な呼気を可能にする。これは、高頻度ジェット換気(High-Frequency Jet Ventilation)(HFJVと略されることもある)に見られるものである。また、高頻度換気に分類されるモードには、高頻度パーカッシブ換気(High Frequency Percussive Ventilation)(HFPVと略されることもある)がある。HFPVでは、ファジトロン(Phasitron)と呼ばれる患者用インターフェースによって、開呼吸回路を利用して一回換気量以下の換気を供給することができる[17]。
換気量保証 Volume guarantee[編集]
換気量保証(Volume guarantee: VG)は、多くの種類の人工呼吸器で利用できる追加パラメータで、最小一回換気量を達成するために人工呼吸器の吸気圧設定を変更することができる。この機能は、容積損傷を最小限に抑えるために従量式を考慮した従圧式モードが必要な新生児患者に最も多く利用されている。
自発呼吸とサポート設定[編集]
呼気終末陽圧 Positive end-expiratory pressure (PEEP)[編集]
呼気終末陽圧(Positive end expiratory pressure: PEEP)とは、呼気時にかかる圧力のことである。PEEPは、呼気ポートに接続され手動で設定するバルブか、機械式人工呼吸器の内部で管理されるバルブのいずれかを使用して適用される。
PEEPとは、呼気がバイパスしなければならない圧力のことで、事実上、肺胞が完全に収縮せず、開いたままになることを意味する。肺胞を膨らませた状態を維持するこのメカニズムは、動脈血(PaO2)の酸素分圧を高めるのに役立ち、PEEPの増加によりPaO2が上昇する[18]。
プレッシャーサポート Pressure support (PS)[編集]
プレッシャーサポート(PS)は、プレッシャーサポート換気(PSV)とも呼ばれる自発的な換気モードである。患者が呼吸を開始し、人工呼吸器があらかじめ設定された圧力値で補助する。人工呼吸器の補助により、患者は自分の呼吸数と一回換気量を調節することもできる。
プレッシャーサポートでは、設定された吸気圧サポートレベルは一定に保たれ、気流は減速している。患者がすべての呼吸をトリガーする。肺/胸郭の力学的特性や患者の吸気努力に変化があると、送出される一回換気量は影響を受ける。この場合、操作者はプレッシャーサポートの圧を調節して、望ましい換気を得る必要がある[19][20]。通常の設定圧は+5~15cmH2Oである
プレッシャーサポートは、酸素化[21]、換気を改善し、呼吸の仕事を減少させる。
Adaptive Support Ventilation(ASV)(後述)も参照されたい
その他の換気モードとストラテジー[編集]
陰圧換気 Negative pressure ventilation (NPV)[編集]
陰圧換気は、患者の胴体(特に胸部と腹部)に外部から部分真空(周囲圧力より低い空気圧)を定期的に適用して呼吸を刺激(または強制)し、胸部を膨らませて肺を拡張し、患者の気道から自発的(または不随意に)に吸気することを支援する[22][23][24][25][26]。
この機能を果たすために、さまざまな「陰圧呼吸器」(NPV)が開発された。最も有名なのは「鉄の肺」と呼ばれるタンクで、患者はその中で頭だけを外気にさらし、タンク内の残りの体の空気圧をポンプで変化させて、胸と肺の膨張・収縮を刺激する。現在ではあまり使われていないが、20世紀前半では病院や長期の人工呼吸の主流であり、現在も限定的に使われている[22][23][24][25][26]。
クローズドループシステム [編集]
クローズドループシステムのモードは臨床導入が最近なので、日本語訳が確立されていないモードがある。
Adaptive Support Ventilation(ASV)[編集]
Adaptive Support Ventilation(ASV)は、唯一の商業的に利用可能な、最適型ターゲットスキームを使用するモードである。この換気モードは1991年にTehraniによって発明され、その後特許を取得した[27][28][29]。この陽圧換気モードでは、人工呼吸器を装着した患者の呼吸の呼吸回数と一回換気量が自動的に自然呼吸を模倣するように調整・最適化され、自発呼吸出現を刺激し、ウィーニング時間を短縮する。ASVモードでは、すべての呼吸が患者の呼吸努力(それが存在する場合は)に同期し、それ以外の場合は、完全な機械換気が患者に提供される[30][31]。
自動チューブ補正 Automatic Tube Compensation (ATC)[編集]
自動チューブ補正(ATC)は、人工呼吸器におけるコンピュータ制御のターゲティングスキームの最も簡単な例である。これはサーボターゲティングの一種である。ATCの目的は、人工気道による呼吸抵抗の仕事を補助することである。
Neurally Adjusted Ventilatory Assist (NAVA)[編集]
Neurally Adjusted Ventilatory Assist(NAVA)は、コンピューター(サーボ)によって調整され、ATCと似ているが、実施するための要件がより複雑である。患者-人工呼吸器の同期性に関して、NAVAは患者の吸気努力に比例して呼吸の抵抗の仕事とエラスタンスの仕事の両方を補助する。
比例補助換気 Proportional Assist Ventilation(PAV)[編集]
比例補助換気(Proportional assist ventilation: PAV)は、肺コンプライアンスや抵抗の変化に関係なく、人工呼吸器が仕事の割合を保証する、サーボターゲットに基づく別のモードである[32]。
人工呼吸器は、患者の呼吸の仕事に基づいて一回換気量と圧力を変化させる。その量は、設定されている補助の割合に比例する。
PAVは、NAVAと同様に、患者の吸気努力に比例して、呼吸の抵抗の仕事とエラスタンスの仕事の両方を補助する。
液体呼吸[編集]
液体呼吸とは、酸素を含む気体混合物ではなく、酸素を含んだパーフルオロカーボン(PFC)の液体で肺に吹送する機械換気の手法である。酸素と二酸化炭素の不活性キャリアとして、窒素ではなくPFCを使用することで、急性肺損傷の治療において、以下のような多くの理論的な利点がある:
- 肺胞との流体界面を維持することで表面張力を低下させる。
- 虚脱した肺胞を水圧で開通させ、圧損傷のリスクを低減させる。
- 肺毛細血管に酸素と二酸化炭素を交換できるリザーバーを設ける。
- 高効率な熱交換器として機能する。
液体呼吸にはこのような理論的な利点があるにもかかわらず、有効性に関する研究は期待外れで、最適な臨床使用法はまだ定義されていない[33]。
完全液体呼吸[編集]
完全液体呼吸(total liquid ventilation : TLV)では、肺全体が酸素を含むPFC液体で満たされ、PFCの液体一回換気量が肺に積極的に送り込まれ、肺から排出される。比較的高密度で粘性の高いPFCの一回換気量を送り出し、取り出すために、また、液体に含まれる二酸化炭素を体外で酸素化・除去するために、専用の装置が必要である[34][35][36]。
部分液体呼吸[編集]
部分液体換気(partial liquid ventilation: PLV)では、ガス換気中に機能的残気量と同等かそれに近い量のPFCで肺をゆっくりと満たす。従来のガス用の人工呼吸器によって肺内で循環するガス呼吸によって、肺内のPFCは酸素化され、二酸化炭素が除去される[37]。
脚注[編集]
注釈[編集]
- ^ 英語圏では機械換気は医学用語としては、"mechanical ventilation"の呼称が主流であり、原義に忠実な訳語としては「機械換気のモード」となるが、日本では「人工呼吸器のモード」の呼称の方が広く普及している。
- ^ 2023年現在、近年の機械換気のモードは製造メーカーが独自に命名することもあって多様化しており、最近開発されたモードには対応する日本語訳が定まっていないことも多い。そのようなモードは本稿ではカタカナ表記もしくは、英略語表記とする。
- ^ 2023年現在、日本ではまだこの区分は普及していない。
- ^ 気管挿管を伴う、侵襲的な人工呼吸器管理においても適用は可能だが、2023年現在、CPAP単独の呼吸補助は気管チューブの気道抵抗による呼吸負荷をカバーするには不十分なので、あまり行われない。
出典[編集]
- ^ “How is mechanical ventilation employed in the intensive care unit? An international utilization review”. Am J Respir Crit Care Med 161 (5): 1450–8. (2000). doi:10.1164/ajrccm.161.5.9902018. PMID 10806138.
- ^ Donn SM (2009). “Neonatal ventilators: how do they differ?”. J Perinatol 29 Suppl 2: S73-8. doi:10.1038/jp.2009.23. PMID 19399015.
- ^ “Determining the Basis for a Taxonomy of Mechanical Ventilation.”. Respir Care 57 (4): 514–24. (2011). doi:10.4187/respcare.01327. PMID 22004898.
- ^ “A taxonomy for mechanical ventilation: 10 fundamental maxims”. Respir Care 59 (11): 1747–63. (2014). doi:10.4187/respcare.03057. PMID 25118309.
- ^ Dietrich Henzler (2011). “What on earth is APRV?”. Critical Care (London, England) 15 (1): 115. doi:10.1186/cc9419. PMC 3222047. PMID 21345265.
- ^ Adrian A. Maung & Lewis J. Kaplan (July 2011). “Airway pressure release ventilation in acute respiratory distress syndrome”. Critical Care Clinics 27 (3): 501–509. doi:10.1016/j.ccc.2011.05.003. PMID 21742214.
- ^ M. Baum, H. Benzer, C. Putensen, W. Koller & G. Putz (September 1989). “Biphasic positive airway pressure (BIPAP)--a new form of augmented ventilation]”. Der Anaesthesist 38 (9): 452–458. PMID 2686487.
- ^ C. Putensen, S. Zech, H. Wrigge, J. Zinserling, F. Stuber, T. Von Spiegel & N. Mutz (July 2001). “Long-term effects of spontaneous breathing during ventilatory support in patients with acute lung injury”. American Journal of Respiratory and Critical Care Medicine 164 (1): 43–49. doi:10.1164/ajrccm.164.1.2001078. PMID 11435237.
- ^ a b “総論 4-4 非侵襲的陽圧換気療法(NPPV) 2.機器 A 陽圧換気補助の機器(神経筋疾患・脊髄損傷の呼吸リハビリテーション) | Mindsガイドラインライブラリ”. minds.jcqhc.or.jp. 2023年3月26日閲覧。
- ^ Scott O. Guthrie, Chris Lynn, Bonnie J. Lafleur, Steven M. Donn & William F. Walsh (October 2005). “A crossover analysis of mandatory minute ventilation compared to synchronized intermittent mandatory ventilation in neonates”. Journal of Perinatology 25 (10): 643–646. doi:10.1038/sj.jp.7211371. PMID 16079905.
- ^ Benzer H (1988) Ventilatory support by intermittent changes in PEEP levels. 4th European Congress on Intensive Care Medicine. Baveno-Stresa
- ^ C. Hormann, M. Baum, C. Putensen, N. J. Mutz & H. Benzer (January 1994). “Biphasic positive airway pressure (BIPAP)—a new mode of ventilatory support”. European Journal of Anaesthesiology 11 (1): 37–42. PMID 8143712.
- ^ M. A. Levitt (November 2001). “A prospective, randomized trial of BiPAP in severe acute congestive heart failure”. The Journal of Emergency Medicine 21 (4): 363–9. doi:10.1016/s0736-4679(01)00385-7. PMID 11728761.
- ^ Osadnik, CR; Tee, VS; Carson-Chahhoud, KV; Picot, J; Wedzicha, JA; Smith, BJ (13 July 2017). “Non-invasive ventilation for the management of acute hypercapnic respiratory failure due to exacerbation of chronic obstructive pulmonary disease.”. The Cochrane Database of Systematic Reviews 2017 (7): CD004104. doi:10.1002/14651858.CD004104.pub4. hdl:10044/1/53458. PMC 6483555. PMID 28702957.
- ^ Yañez, LJ; Yunge, M; Emilfork, M; Lapadula, M; Alcántara, A; Fernández, C; Lozano, J; Contreras, M et al. (September 2008). “A prospective, randomized, controlled trial of noninvasive ventilation in pediatric acute respiratory failure.”. Pediatric Critical Care Medicine 9 (5): 484–9. doi:10.1097/PCC.0b013e318184989f. PMID 18679148.
- ^ Allardet-Servent J (2011). “High-frequency oscillatory ventilation in adult patients with acute respiratory distress syndrome: Where do we stand and where should we go?”. Crit Care Med 39 (12): 2761–2. doi:10.1097/CCM.0b013e31822a5c35. PMID 22094505.
- ^ “Phasitron Air Delivery System for Lungs” (英語). Percussionaire. 2023年3月20日時点のオリジナルよりアーカイブ。2023年3月20日閲覧。
- ^ D. P. Schuster, M. Klain & J. V. Snyder (October 1982). “Comparison of high frequency jet ventilation to conventional ventilation during severe acute respiratory failure in humans”. Critical Care Medicine 10 (10): 625–630. doi:10.1097/00003246-198210000-00001. PMID 6749433.
- ^ MAQUET, "Modes of ventilation in SERVO-i, invasive and non-invasive", 2008 MAQUET Critical Care AB, Order No 66 14 692
- ^ MAQUET, "Modes of ventilation in SERVO-s, invasive and non-invasive", 2009 MAQUET Critical Care AB, Order No 66 61 131
- ^ “Pressure support improves oxygenation and lung protection compared to pressure-controlled ventilation and is further improved by random variation of pressure support”. Critical Care Medicine 39 (4): 746–55. (April 2011). doi:10.1097/CCM.0b013e318206bda6. PMID 21263322.
- ^ a b Shneerson, Dr. John M., Newmarket General Hospital, (Newmarket, Suffolk, U.K.), "Non-invasive and domiciliary ventilation: negative pressure techniques," #5 of series "Assisted ventilation" in Thorax, 1991;46: pp.131-135, retrieved April 12, 2020
- ^ a b Matioc, Adrian A., M.D., University of Wisconsin School of Medicine & Public Health, William S. Middleton Memorial Veterans Hospital, Madison, Wisconsin, "Early Positive and Alternate Pressure Machines" in "An Anesthesiologist's Perspective on the History of Basic Airway Management: The 'Progressive' Era, 1904 to 1960," submitted May 27, 2017, published February 2018, Anesthesiology, Vol. 128, No 2.
- ^ a b Grum, Cyril M., MD, and Melvin L. Morganroth, MD, "Initiating Mechanical Ventilation," in Intensive Care Medicine 1988;3:6-20, retrieved April 12, 2020
- ^ a b Rockoff, Mark, M.D., "The Iron Lung and Polio,", video (8 minutes), January 11, 2016, OPENPediatrics and Boston Children's Hospital on YouTube, retrieved April 11, 2020 (historical background and images, explanatory diagrams, and live demonstrations)
- ^ a b Walkey, Allan M.D. and Ross Summer M.D., "Negative pressure" in "E. Noninvasive Mechanical Ventilation," in Boston Medical Center ICU Manual 2008, 2008, Boston University, p.17, retrieved April 12, 2020.
- ^ Tehrani FT. Method and apparatus for controlling an artificial respiratory. US patent 4,986,268, issued January 22, 1991.
- ^ “Automatic control of an artificial respirator”. Proc IEEE EMBS Conf. 13. (1991). pp. 1738–9. doi:10.1109/IEMBS.1991.684729. ISBN 0-7803-0216-8
- ^ Chatburn, Robert L., Mireles-Cabodevila E., "Closed-loop control of mechanical ventilation: description and classification of targeting schemes", Respiratory Care, 56(1), 85-102, 2011.
- ^ Tehrani, Fleur T., Automatic control of mechanical ventilation. Part 1: theory and history of the technology, Journal of Clinical Monitoring and Computing 22 (2008) 409–415.
- ^ Tehrani, Fleur T., Automatic control of mechanical ventilation. Part 2: the existing techniques and future trends, Journal of Clinical Monitoring and Computing 22 (2008) 417–424.
- ^ “Proportional assist ventilation, a new approach to ventilatory support. Theory”. Am Rev Respir Dis 145 (1): 114–120. (1992). doi:10.1164/ajrccm/145.1.114. PMID 1731573.
- ^ “Perfluorochemical liquid ventilation: from the animal laboratory to the intensive care unit.”. Int J Artif Organs 18 (10): 674–83. (1995). doi:10.1177/039139889501801020. PMID 8647601.
- ^ “Liquid ventilation: it's not science fiction anymore.”. AACN Clin Issues Crit Care Nurs 5 (3): 246–54. (1994). doi:10.4037/15597768-1994-3004. PMID 7780839.
- ^ Greenspan JS (1996). “Physiology and clinical role of liquid ventilation therapy.”. J Perinatol 16 (2 Pt 2 Su): S47-52. PMID 8732549.
- ^ Dirkes S (1996). “Liquid ventilation: new frontiers in the treatment of ARDS.”. Crit Care Nurse 16 (3): 53–8. doi:10.4037/ccn1996.16.3.53. PMID 8852261.
- ^ “Liquid ventilation: a comprehensive overview.”. Neonatal Netw 15 (3): 31–43. (1996). PMID 8715647.
